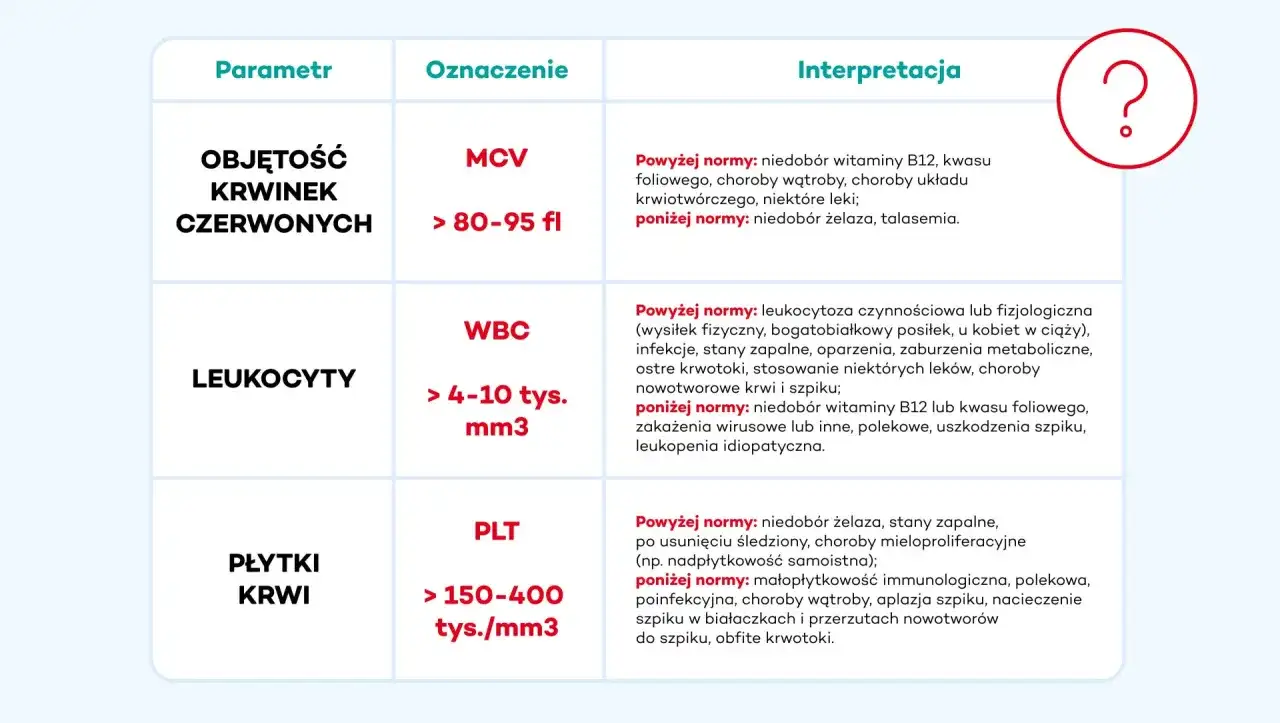
Obniżona liczba białych krwinek nie musi od razu oznaczać poważnej choroby, ale prawie zawsze jest sygnałem, którego nie warto ignorować. Najczęściej chodzi o przejściową reakcję po infekcji albo działanie leku, czasem jednak o niedobór witamin, chorobę autoimmunologiczną lub problem z szpikiem. Poniżej wyjaśniam, czym jest leukopenia, jak odróżnić ją od neutropenii, jakie badania zwykle się zleca i kiedy potrzebna jest szybka reakcja.
Najważniejsze informacje o leukopenii
- Leukopenia oznacza zbyt małą liczbę leukocytów, czyli białych krwinek we krwi.
- Sam wynik z morfologii nie jest jeszcze diagnozą, bo trzeba znać zakres referencyjny laboratorium i skład rozmazu.
- Największe znaczenie praktyczne ma często liczba neutrofili, bo to one najczęściej odpowiadają za ochronę przed bakteriami.
- Przyczyną bywa infekcja wirusowa, lek, niedobór B12 lub folianów, choroba autoimmunologiczna albo zaburzenie pracy szpiku.
- Gorączka, dreszcze, afty, nawracające infekcje lub bardzo niski wynik wymagają szybkiej konsultacji.
Co oznacza obniżona liczba leukocytów
W praktyce patrzę na leukopenię jako na sygnał z badania, a nie gotowe rozpoznanie. Oznacza ona, że we krwi krąży mniej białych krwinek, niż przewiduje norma dla danego laboratorium. U dorosłych często mówi się o wyniku poniżej około 4,0 tys./µl, ale w laboratoriach granice mogą się różnić, dlatego zawsze trzeba patrzeć na zakres podany obok wyniku.
Ważny jest też kontekst. Jednorazowo obniżone leukocyty po infekcji mogą wrócić do normy bez większych konsekwencji, natomiast utrzymujący się spadek, szczególnie z innymi odchyleniami w morfologii, wymaga już szerszej diagnostyki. Z mojego punktu widzenia najczęstszy błąd polega na interpretowaniu samej liczby bez sprawdzenia, który typ komórek jest obniżony i czy problem dotyczy tylko leukocytów.
To prowadzi nas do rozróżnienia, które naprawdę pomaga uporządkować temat: leukopenia to nie zawsze to samo co neutropenia.
Leukopenia a neutropenia to nie zawsze to samo
Leukopenia dotyczy całkowitej liczby białych krwinek, natomiast neutropenia oznacza spadek liczby neutrofili, czyli granulocytów obojętnochłonnych. W praktyce neutrofile mają największe znaczenie dla ryzyka infekcji bakteryjnych, dlatego lekarz zwykle zwraca uwagę właśnie na ANC, czyli bezwzględną liczbę neutrofili.
| Pojęcie | Co spada | Dlaczego to ważne |
|---|---|---|
| Leukopenia | Całkowita liczba białych krwinek | Mówi, że układ odpornościowy może działać słabiej, ale nie mówi jeszcze, która linia komórek jest problemem |
| Neutropenia | Neutrofile | Najlepiej pokazuje ryzyko infekcji bakteryjnych i pilność dalszych działań |
| Limfopenia | Limfocyty | Może sugerować inne tło problemu, np. infekcyjne, polekowe lub immunologiczne |
Jeśli chodzi o neutropenię, za praktyczny punkt odniesienia przyjmuje się często: 1000-1500/µl jako łagodną, 500-1000/µl jako umiarkowaną i poniżej 500/µl jako ciężką. Im niższy wynik, tym większa ostrożność, zwłaszcza gdy pojawia się gorączka albo objawy infekcji. Właśnie dlatego sam opis „białe krwinki są niskie” jest zbyt ogólny, żeby wyciągać wnioski o ryzyku zdrowotnym.
Gdy już wiadomo, czego dotyczy odchylenie, sensownie przejść do przyczyn. To zwykle najszybciej zawęża dalszą diagnostykę.
Najczęstsze przyczyny i co zwykle sprawdza lekarz
W praktyce zaczynam od trzech rzeczy: leków, świeżej infekcji i tego, czy obniżenie dotyczy tylko leukocytów, czy także hemoglobiny albo płytek krwi. To najprostszy sposób, by odróżnić przejściowy problem od sytuacji, która wymaga szerszego wyjaśnienia.
| Najczęstszy trop | Co go sugeruje | Dlaczego to ważne |
|---|---|---|
| Świeża infekcja wirusowa | Spadek po przeziębieniu, grypie, COVID-19 lub innej infekcji | Często ma charakter przejściowy i może się samoistnie wyrównać |
| Leki i leczenie przeciwnowotworowe | Nowy lek, chemioterapia, immunosupresja, czasem niektóre antybiotyki lub leki przeciwpadaczkowe | Niekiedy trzeba zmienić terapię albo częściej kontrolować morfologię |
| Niedobory żywieniowe | Niedobór witaminy B12, folianów lub miedzi, czasem gorsze wchłanianie | Tu pomaga uzupełnienie konkretnego braku, a nie ogólne „wzmacnianie odporności” |
| Choroby autoimmunologiczne | Objawy stawowe, skórne lub przewlekły stan zapalny | Leczenie jest inne niż przy infekcji i zwykle wymaga dalszych badań |
| Zaburzenia szpiku i układu krwiotwórczego | Gdy spadają też hemoglobina lub płytki krwi albo wynik szybko się pogarsza | To sygnał, że trzeba ocenić produkcję komórek krwi |
Na liście przyczyn nie chodzi o straszenie, tylko o porządek myślenia. Dla mnie szczególnie istotne jest to, czy leukopenia jest izolowana, czy towarzyszą jej inne nieprawidłowości. Jeśli niskie są też inne linie krwi, lekarz szybciej zacznie myśleć o szpiku, niedoborach lub chorobie przewlekłej.
Kiedy już znamy najczęstsze przyczyny, warto zobaczyć, jakie objawy naprawdę powinny zwrócić uwagę, a które bywają mylące.
Jakie objawy mogą towarzyszyć leukopenii
Sam spadek leukocytów często nie daje żadnych objawów. Najczęściej problem ujawnia się dopiero wtedy, gdy pojawiają się infekcje albo gdy przyczyna leukopenii wywołuje dodatkowe dolegliwości. Dlatego nie oceniałbym stanu wyłącznie po samopoczuciu, ale też nie bagatelizowałbym nawracających infekcji.
- częste infekcje, zwłaszcza gardła, zatok, dróg oddechowych lub skóry,
- afty, nadżerki i stany zapalne jamy ustnej,
- gorączka lub dreszcze, szczególnie jeśli pojawiają się nagle,
- ból gardła, kaszel, ropne zmiany skórne lub trudno gojące się ranki,
- osłabienie, jeśli jednocześnie współistnieje anemia lub inny problem ogólnoustrojowy.
Gorączka 38°C lub wyższa przy wyraźnie obniżonych neutrofilach to sytuacja, której nie odkładałbym na później. U osoby po chemioterapii albo z ciężką neutropenią może to oznaczać stan wymagający pilnej oceny lekarskiej. Właśnie dlatego objawy mają znaczenie nie same w sobie, ale jako sygnał, że organizm gorzej radzi sobie z infekcją.

Jak wygląda diagnostyka krok po kroku
Tu najważniejsza jest kolejność. Nie zaczynam od najbardziej zaawansowanych badań, tylko od potwierdzenia, czy wynik rzeczywiście jest obniżony i jaki typ komórek odpowiada za odchylenie. To oszczędza czasu i często pozwala uniknąć niepotrzebnego niepokoju.
Co jest najważniejsze w morfologii
Podstawą jest morfologia krwi z rozmazem. Sama liczba leukocytów mówi za mało, dlatego sprawdzam też rozmaz, a najlepiej liczbę bezwzględną neutrofili. Jeśli wynik jest lekko obniżony i nie ma objawów, lekarz często zleca kontrolę po pewnym czasie, bo jednorazowe odchylenie bywa przejściowe.| Badanie | Po co się je robi | Co może wyjaśnić |
|---|---|---|
| Morfologia z rozmazem | Potwierdza obniżenie i pokazuje, który typ krwinek jest niski | Leukopenię ogólną, neutropenię albo limfopenię |
| Powtórzenie morfologii | Sprawdza, czy to przypadkowe odchylenie | Czy spadek utrzymuje się, czy był jednorazowy |
| Rozmaz ręczny | Pozwala obejrzeć komórki pod mikroskopem | Niedojrzałe lub nieprawidłowe komórki, cechy zaburzeń szpiku |
| Witamina B12, foliany, miedź | Szuka niedoborów, które hamują tworzenie komórek krwi | Czy obniżenie ma tło odżywcze albo wchłaniania |
| CRP, badania wirusowe, testy autoimmunologiczne | Pomaga znaleźć stan zapalny, infekcję lub chorobę autoimmunologiczną | Czy w tle jest proces zapalny lub immunologiczny |
| Badanie szpiku | Wykonuje się je tylko w wybranych sytuacjach | Czy problem dotyczy produkcji komórek krwi |
Przeczytaj również: Zapalenie dróg żółciowych - jakie badania wykonać i jak rozpoznać?
Kiedy diagnostyka musi być szersza
Jeśli obniżeniu leukocytów towarzyszy anemia, małopłytkowość, szybkie pogarszanie się wyników albo nawracające infekcje, lekarz zwykle rozszerza diagnostykę szybciej. Wtedy rośnie podejrzenie problemu z produkcją krwi, a nie tylko krótkotrwałej reakcji po infekcji. To właśnie ten moment odróżnia zwykłą kontrolę od kierowania do hematologa.
Warto też pamiętać, że pojedynczy wynik z laboratorium nigdy nie mówi wszystkiego. Liczy się obraz całości: objawy, leki, wcześniejsze badania i to, czy spadek dotyczy jednej czy kilku linii komórkowych. Po diagnostyce przychodzi czas na rozsądne działanie, a nie zgadywanie.
Co zrobić po wyniku i kiedy szukać pomocy
Po otrzymaniu wyniku najpierw sprawdzam, o ile wynik odbiega od normy i czy na pewno chodzi o leukocyty, czy głównie o neutrofile. Potem porównuję go z poprzednimi badaniami, jeśli są dostępne. Taki prosty krok bardzo często pokazuje, czy mamy do czynienia z jednorazowym epizodem, czy z utrwalonym problemem.
- Nie odstawiaj leków samodzielnie, nawet jeśli podejrzewasz, że to one obniżają wynik.
- Zapisz wszystkie ostatnie infekcje, gorączki, afty, wysypki i inne objawy.
- Przygotuj listę leków i suplementów z ostatnich tygodni, także tych bez recepty.
- Jeśli wynik pojawił się po infekcji wirusowej i objawów już nie ma, lekarz często zaleca kontrolną morfologię.
- Jeśli masz gorączkę, dreszcze, duszność, wyraźne osłabienie albo bardzo niski ANC, zgłoś się pilnie do lekarza.
W części praktycznej najbardziej rozsądne jest wsparcie organizmu, a nie improwizacja. Dobrze działa sen, odpowiednie nawodnienie, higiena, unikanie kontaktu z osobami chorymi i sensowna dieta, ale to nie zastępuje diagnostyki przyczyny. Jeśli niedobór dotyczy B12, folianów albo miedzi, trzeba uzupełnić właśnie ten brak, a nie kupować przypadkowy zestaw suplementów. Zioła traktuję tu jako ewentualne wsparcie ogólne, nigdy jako zamiennik leczenia, bo w tle leukopenii może być problem wymagający zupełnie innego podejścia.
Na czym naprawdę warto się skupić, gdy wynik zaskakuje
Najbardziej praktyczna zasada jest prosta: niewielki, jednorazowy spadek bez objawów zwykle wymaga kontroli, a nie paniki. Utrwalona leukopenia, obecność gorączki, częste infekcje albo jednoczesne zaburzenia innych parametrów krwi to już sygnał do pełniejszej diagnostyki. Właśnie tu pomaga spokojne myślenie krok po kroku, a nie wyciąganie wniosków z samej nazwy w wyniku.
Jeśli patrzę na taki wynik całościowo, zawsze zadaję trzy pytania: czy spadek jest rzeczywisty, co go mogło wywołać i czy wymaga tylko obserwacji, czy już pilnej reakcji. To podejście jest najuczciwsze wobec pacjenta i najskuteczniejsze diagnostycznie.