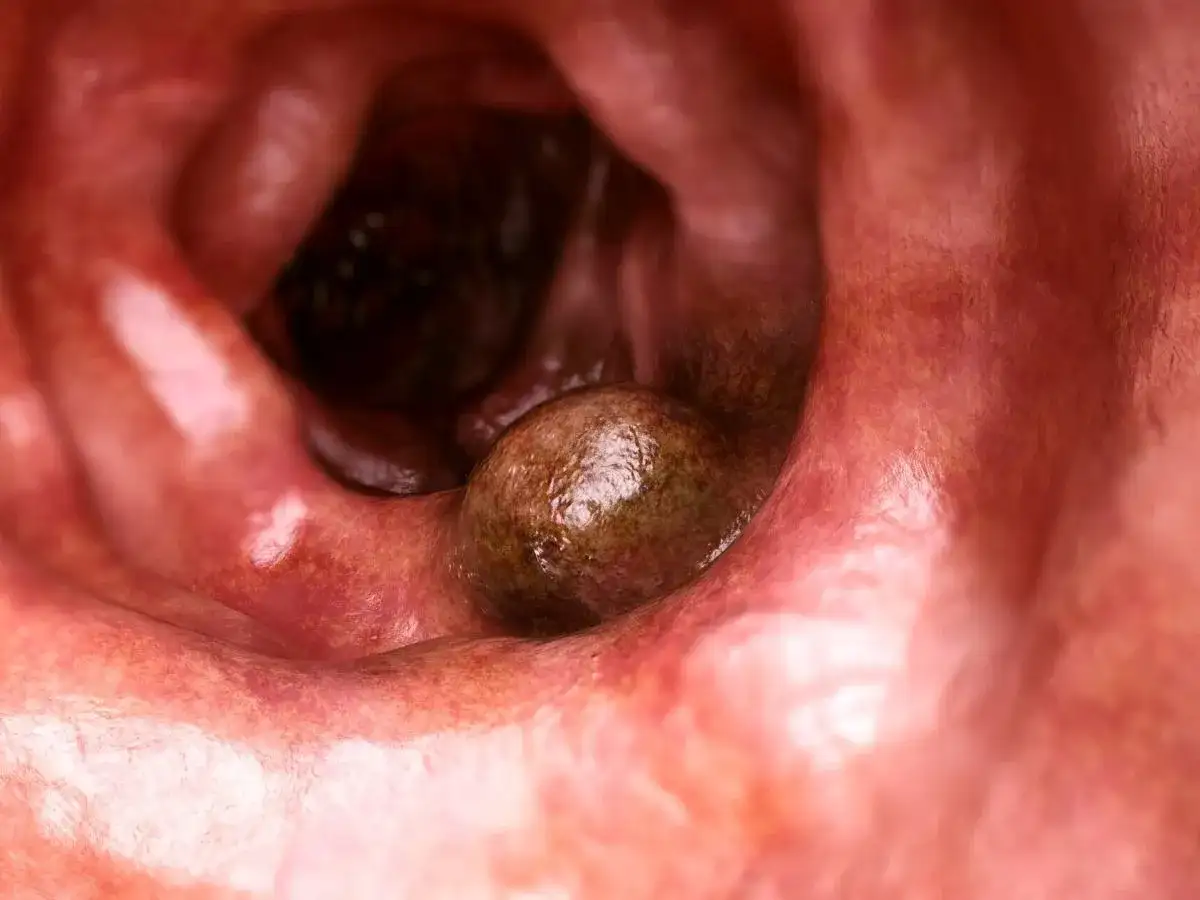
Gruczolak cewkowy z dysplazją małego stopnia to wynik, który zwykle oznacza zmianę przednowotworową wykrytą na tyle wcześnie, że można nią skutecznie zarządzać. W tym artykule wyjaśniam, jak rozumieć taki opis histopatologiczny, jakie badania naprawdę są istotne oraz kiedy kontrola powinna być pilna, a kiedy wystarcza spokojny nadzór.
Najważniejsze informacje w skrócie
- To zmiana przednowotworowa, ale nie rak; najważniejsze jest jej całkowite usunięcie i ocena histopatologiczna.
- Sam wynik kolonoskopii nie wystarcza - o rozpoznaniu decyduje badanie mikroskopowe pobranego materiału.
- O dalszym postępowaniu decydują przede wszystkim: wielkość polipa, liczba zmian, rodzaj utkania i to, czy usunięto je w całości.
- Po małej, całkowicie usuniętej zmianie ryzyko jest zwykle niskie, ale nadzór nadal ma znaczenie.
- Niepokojące objawy to m.in. krew w stolcu, anemia, zmiana rytmu wypróżnień, ból brzucha i niewyjaśnione chudnięcie.
Co oznacza taki wynik histopatologiczny
Ja zaczynam od najważniejszej rzeczy: to nie jest rozpoznanie raka. Taki opis zwykle mówi o gruczolaku, czyli łagodnej, ale przednowotworowej zmianie błony śluzowej jelita grubego. Określenie „cewkowy” odnosi się do budowy polipa, a „dysplazja małego stopnia” oznacza, że komórki są już nieprawidłowe, ale nie w stopniu sugerującym zaawansowaną transformację nowotworową.
W praktyce największe znaczenie ma to, że ten typ zmiany może rosnąć powoli i przez długi czas nie dawać objawów. Dlatego tak często wykrywa się go przypadkowo podczas kolonoskopii wykonanej z innego powodu albo w badaniu przesiewowym. Sam skrót w wyniku nie mówi jeszcze wszystkiego - liczy się też rozmiar, liczba zmian i pełność usunięcia.
| Element opisu | Co to zwykle znaczy | Znaczenie praktyczne |
|---|---|---|
| Gruczolak cewkowy | Najczęstszy typ gruczolaka jelita grubego, zbudowany głównie z cewek gruczołowych | Zwykle niższe ryzyko niż w zmianach z dużym udziałem komponentu kosmkowego |
| Dysplazja małego stopnia | Zmiana komórek jest obecna, ale nie ma cech wysokiego stopnia złośliwości | To nadal wymaga nadzoru, ale nie brzmi tak alarmowo jak dysplazja dużego stopnia |
| Całkowite usunięcie | Polip został wycięty w całości podczas endoskopii | To zwykle najważniejszy warunek, by leczenie było skuteczne i dalsza kontrola mogła być planowa |
Różnica między zmianą niskiego i wyższego ryzyka nie polega więc wyłącznie na samym słowie „gruczolak”. Patrzę na całość obrazu: architekturę polipa, wielkość i to, czy patomorfolog opisał cechy bardziej agresywne. To prowadzi wprost do pytania, jak taki wynik w ogóle powstaje i co jest badaniem rozstrzygającym.

Jak przebiega diagnostyka od kolonoskopii do opisu patomorfologicznego
Według Narodowego Portalu Onkologicznego kolonoskopia diagnostyczna połączona z biopsją i badaniem histopatologicznym jest podstawowym badaniem pozwalającym wykryć zmiany przednowotworowe w jelicie grubym. To ważne, bo samo obejrzenie jelita nie wystarcza - dopiero mikroskop pokazuje, z jakim typem zmiany mamy do czynienia.
Badanie przebiega zwykle w kilku krokach:
- Jelito musi być dobrze przygotowane, czyli oczyszczone z treści kałowej.
- Lekarz ogląda błonę śluzową całego jelita grubego za pomocą giętkiego endoskopu.
- Jeśli widzi polip, najczęściej usuwa go podczas tego samego badania.
- Jeżeli zmiana jest większa albo budzi wątpliwości, pobiera wycinek do badania.
- Materiał trafia do patomorfologa, który określa typ gruczolaka i stopień dysplazji.
To badanie ma też bardzo praktyczną stronę. Kolonoskopia trwa zwykle od 15 do 45 minut, a prawdopodobieństwo wykrycia zmiany o średnicy mniejszej niż 1 cm przekracza 90%. Właśnie dlatego dobrze wykonane badanie ma taką wartość w diagnostyce i profilaktyce - nie tylko wykrywa polip, ale od razu pozwala go usunąć.
W realnym gabinecie największym błędem pacjentów bywa przekonanie, że „jak nic nie boli, to nic się nie dzieje”. Z polipami jelita grubego jest odwrotnie: one bardzo często nie dają objawów, a jeśli już coś sygnalizują, to późno. Dlatego przygotowanie do kolonoskopii i sam fakt wykonania badania są ważniejsze niż późniejsze domysły. Kiedy znamy już drogę od endoskopii do rozpoznania, trzeba spojrzeć na to, które elementy wyniku naprawdę zmieniają dalsze postępowanie.
Jakie informacje z wyniku naprawdę zmieniają dalsze postępowanie
Ja zawsze tłumaczę pacjentom, że sam napis „gruczolak” to dopiero początek analizy. W praktyce liczą się konkretne szczegóły z opisu histopatologicznego i z protokołu kolonoskopii. To one decydują, czy wystarczy standardowy nadzór, czy trzeba wrócić wcześniej.
| Co sprawdzić w opisie | Dlaczego to ważne | Co może zmienić |
|---|---|---|
| Liczba polipów | Im więcej gruczolaków, tym większe ryzyko kolejnych zmian | Może skrócić odstęp do następnej kolonoskopii |
| Wielkość zmiany | Polipy od 10 mm wzwyż traktuje się ostrożniej | Większa szansa na kontrolę po 3 latach zamiast długiego odstępu |
| Komponent kosmkowy | Zmiany o takim utkaniu są zwykle bardziej ryzykowne niż czysto cewkowe | Może podnieść kategorię ryzyka |
| Stopień dysplazji | Dysplazja dużego stopnia wymaga większej czujności niż małego stopnia | Przyspiesza kontrolę |
| Informacja o doszczętnym usunięciu | Jeśli zmiana nie została usunięta w całości, ryzyko resztkowej tkanki rośnie | Może wymagać wcześniejszej ponownej endoskopii |
| Marginesy i sposób resekcji | Usunięcie „na kawałki” utrudnia ocenę kompletności leczenia | Bywa wskazaniem do krótszej kontroli |
Warto też pamiętać, że badania krwi nie rozpoznają samego gruczolaka. Morfologia, ferrytyna czy testy na krew utajoną w kale mogą pomóc wychwycić skutki krwawienia albo służyć przesiewowi, ale nie zastąpią kolonoskopii i histopatologii. Gdy widzę niejednoznaczny opis, zawsze pytam o dokładny rozmiar zmiany, liczbę polipów i to, czy lekarz wpisał pełne usunięcie. Te trzy rzeczy często mówią więcej niż sam nagłówek wyniku.
To właśnie one decydują o tym, czy kontrola będzie rutynowa, czy trzeba ją przyspieszyć. I to prowadzi do najpraktyczniejszej części: kiedy wraca się na następną kolonoskopię.
Kiedy kontrola jest szybsza, a kiedy można wrócić do rutynowego nadzoru
W europejskich zaleceniach ESGE po całkowitym usunięciu 1-4 gruczolaków poniżej 10 mm z dysplazją małego stopnia pacjent zwykle nie wymaga krótkiego nadzoru endoskopowego; jeśli nie ma zorganizowanego programu przesiewowego, przyjmuje się ponowną kolonoskopię po 10 latach. Przy większym ryzyku odstępy się skracają, bo nie chodzi o „karanie” pacjenta częstszymi badaniami, tylko o to, by nie przeoczyć kolejnej zmiany na wczesnym etapie.
| Obraz z badania | Typowe postępowanie | Co to oznacza w praktyce |
|---|---|---|
| 1-4 małe gruczolaki cewkowe, całkowicie usunięte, z dysplazją małego stopnia | Zwykle powrót do rutynowego screeningu; w systemie bez programu przesiewowego często kontrola po 10 latach | Najczęściej nie ma potrzeby szybkiej ponownej endoskopii |
| Co najmniej 1 gruczolak 10 mm lub większy, komponent kosmkowy albo dysplazja dużego stopnia | Kontrola zwykle po 3 latach | Ryzyko jest wyższe, więc nadzór musi być ciaśniejszy |
| Usunięcie dużej zmiany fragmentami, szczególnie gdy polip miał 20 mm lub więcej | Wczesna kontrola po 3-6 miesiącach | Trzeba sprawdzić, czy nie zostały resztki zmiany |
| Nowe objawy między planowanymi badaniami | Kolonoskopia poza harmonogramem | Objawy są ważniejsze niż wcześniej ustalona data kontroli |
Do objawów alarmowych należą przede wszystkim krwawienie z odbytu, krew w stolcu, niewyjaśniona niedokrwistość, zmiana rytmu wypróżnień, utrata masy ciała i ból brzucha utrzymujący się mimo obserwacji. Taki sygnał nie oznacza od razu nowotworu, ale zawsze wymaga przyspieszenia diagnostyki. W praktyce lepiej wykonać badanie wcześniej niż czekać na „planowy termin”, który w międzyczasie przestanie być aktualny.
To prowadzi do ostatniego pytania: co zrobić, żeby ten wynik naprawdę zadziałał na korzyść zdrowia, a nie tylko leżał w dokumentacji.
Co zrobić, żeby ten wynik realnie chronił przed rakiem
Jeśli miałbym wskazać kilka rzeczy, które robią największą różnicę, to zacząłbym od porządku w dokumentacji i od trzymania się zaleceń po zabiegu. W takich sytuacjach nie pomaga ani bagatelizowanie, ani polowanie na cudowne metody. Najbardziej działa konsekwencja: sprawdzenie, czy polip usunięto w całości, pilnowanie terminu kontroli i zgłaszanie nowych objawów bez zwłoki.
- Zachowaj opis kolonoskopii i wynik histopatologii w jednym miejscu.
- Sprawdź, czy w opisie widnieje informacja o całkowitym usunięciu zmiany.
- Ustal z lekarzem konkretny termin kolejnej kontroli, zamiast polegać na pamięci.
- Jeśli w rodzinie były nowotwory jelita grubego, zapytaj o wcześniejszy start badań i ewentualną konsultację genetyczną.
- Traktuj dietę, aktywność fizyczną, ograniczenie alkoholu i zaprzestanie palenia jako wsparcie długofalowe, a nie zamiennik kolonoskopii.
W podejściu holistycznym lubię jedną zasadę: wszystko, co wspiera jelita, ma sens tylko wtedy, gdy nie odsuwa diagnostyki na dalszy plan. Zioła, suplementy czy „oczyszczanie” nie usuną gruczolaka i nie zastąpią nadzoru endoskopowego. Jeśli miałbym zostawić jedną myśl, byłaby prosta: przy takim wyniku najważniejsze są pełne usunięcie zmiany, właściwy odstęp do kontroli i szybka reakcja na nowe objawy.