Zapalenie dróg żółciowych to stan, w którym zakażenie i utrudniony odpływ żółci mogą bardzo szybko przejść od niepozornego bólu brzucha do pilnej sytuacji wymagającej leczenia szpitalnego. W tym artykule pokazuję, jakie objawy powinny zapalić czerwoną lampkę, które badania krwi mają największą wartość, jak wygląda diagnostyka obrazowa i kiedy wchodzi w grę ERCP. Piszę to tak, żeby dało się zrozumieć logikę badań bez gubienia medycznej dokładności.
Najważniejsze informacje, które porządkują diagnostykę
- Nie ma jednego badania, które samo potwierdza chorobę. Rozpoznanie opiera się na połączeniu objawów, badań krwi i obrazowania.
- Ból w prawym podżebrzu, gorączka i żółtaczka są bardzo ważnym sygnałem ostrzegawczym, a splątanie lub spadek ciśnienia sugerują cięższy przebieg.
- Najpierw zleca się morfologię, CRP, próby wątrobowe i bilirubinę, a często także posiewy krwi i lipazę.
- USG jest zwykle pierwszym badaniem obrazowym; gdy wynik nie rozstrzyga, lekarz sięga po MRCP, CT albo ERCP.
- ERCP bywa jednocześnie badaniem i leczeniem, bo pozwala odbarczyć drogi żółciowe, pobrać materiał do posiewu i usunąć przeszkodę.
- W postaci umiarkowanej i ciężkiej liczy się czas, bo opóźnienie drenażu może pogarszać rokowanie.
Kiedy zaczynam podejrzewać stan zapalny dróg żółciowych
Najbardziej klasyczny obraz to triada Charcota: ból w prawym górnym kwadrancie brzucha, gorączka z dreszczami i żółtaczka. Taki zestaw nie jest w 100% czuły, ale jest na tyle charakterystyczny, że nie wolno go bagatelizować. Gdy dochodzą splątanie, senność, spadek ciśnienia albo wyraźne osłabienie, myślę już o postaci cięższej, która może wymagać pilnej interwencji.
W praktyce objawy bywają mniej „książkowe”. Zdarzają się nudności, wymioty, ciemny mocz, odbarwiony stolec, świąd skóry albo uczucie rozpierania pod prawym łukiem żebrowym. Część pacjentów przychodzi z dolegliwościami sugerującymi kamicę przewodową i dopiero badania pokazują, że problem dotyczy nie tylko zastoju, ale już infekcji.
Patrzę na to bardzo prosto: jeśli do bólu brzucha dołącza gorączka i żółtaczka, nie czeka się „aż przejdzie”. Najpierw trzeba potwierdzić stan zapalny i cholestazę, a dopiero potem szukać przyczyny. To prowadzi nas wprost do badań laboratoryjnych, które zwykle są pierwszym filtrem diagnostycznym.
Jakie badania krwi najczęściej zleca lekarz
W diagnostyce nie wystarcza jedno „badanie na wszystko”. Najbardziej użyteczne są pakiety, które pokazują trzy rzeczy naraz: czy organizm reaguje stanem zapalnym, czy widać zastój żółci i czy nie ma już cech niewydolności narządowej. W aktualnych kryteriach diagnostycznych lekarze łączą właśnie te elementy.
| Badanie | Co może pokazać | Dlaczego jest ważne |
|---|---|---|
| Morfologia krwi | Leukocytozę, rzadziej leukopenię | Pokazuje odpowiedź zapalną i pomaga ocenić ciężkość stanu |
| CRP | Wzrost markerów zapalenia | Wspiera rozpoznanie infekcji i pozwala śledzić dynamikę choroby |
| Bilirubina całkowita i bezpośrednia | Cholestazę i żółtaczkę | W aktualnych kryteriach za istotny próg uznaje się bilirubinę całkowitą ≥ 2 mg/dl |
| ALP, GGTP, AST, ALT | Obraz zastoju żółci i uszkodzenia komórek wątroby | Wzrost powyżej 1,5 x ggn wspiera rozpoznanie przeszkody w odpływie żółci |
| INR, kreatynina, płytki | Wydolność krzepnięcia, nerek i układu krwiotwórczego | Pomagają ocenić, czy choroba zaczęła obejmować cały organizm |
| Posiewy krwi | Obecność bakterii we krwi | Pomagają dobrać antybiotyk, najlepiej pobrane przed jego podaniem |
| Lipaza lub amylaza | Równoległe zapalenie trzustki | Przydają się, gdy trzeba odróżnić cholangitis od kamicy z ostrym zapaleniem trzustki |
W badaniach laboratoryjnych nie szukam jednego „idealnego” wyniku. Szukam układu: stan zapalny + cholestaza + ewentualne cechy niewydolności. Jeśli to się składa, diagnostyka obrazowa staje się konieczna, bo sama krew nie pokaże przeszkody mechanicznej w drogach żółciowych.
Jak wygląda diagnostyka obrazowa
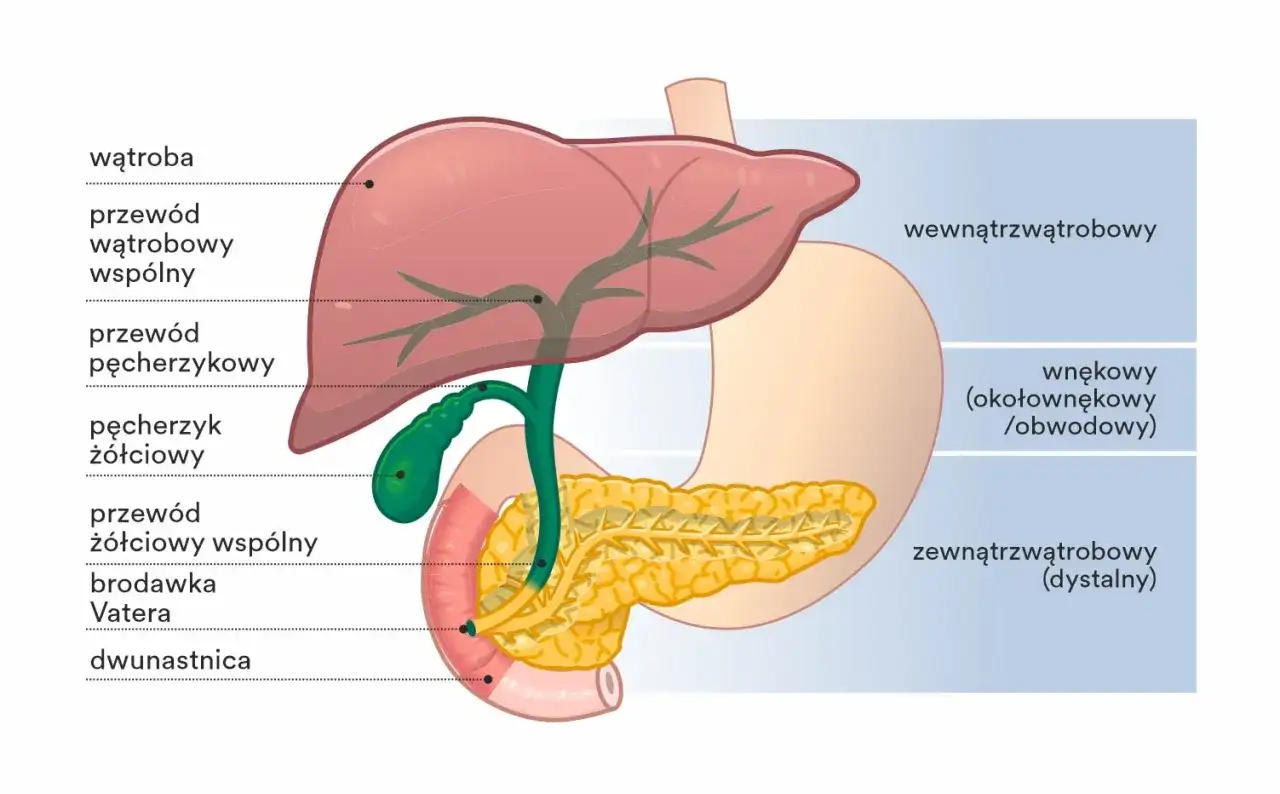
Moje pierwsze skojarzenie przy podejrzeniu cholangitis to zwykle USG jamy brzusznej. To badanie jest szybkie, dostępne i często jako pierwsze pokazuje poszerzenie dróg żółciowych, kamicę pęcherzyka albo pośrednie cechy zastoju. W praktyce jest to punkt startowy, a nie meta.
| Badanie | Co pokazuje najlepiej | Kiedy jest najbardziej przydatne | Ograniczenia |
|---|---|---|---|
| USG | Poszerzenie przewodów, kamienie, czasem ropne powikłania pośrednio | Na początku diagnostyki | Zależy od doświadczenia osoby badającej; nie zawsze widzi kamień w przewodzie żółciowym wspólnym |
| MRCP | Dokładny obraz dróg żółciowych, zwężeń i przeszkód | Gdy USG nie daje odpowiedzi albo trzeba dokładniej zaplanować dalsze postępowanie | Jest mniej dostępne i trwa dłużej niż USG |
| CT | Powikłania, ropień wątroby, poszerzenie dróg, guz uciskający drogi żółciowe | Gdy trzeba ocenić powikłania lub gdy USG jest niejednoznaczne | Mniej czułe na kamienie niż MRCP; wiąże się z promieniowaniem |
| ERCP | Jednocześnie obraz i odbarczenie dróg żółciowych | Gdy trzeba nie tylko rozpoznać, ale też szybko usunąć przeszkodę | Badanie inwazyjne, z ryzykiem powikłań |
Warto pamiętać o jednej praktycznej rzeczy: brak poszerzenia dróg żółciowych w pierwszej dobie nie wyklucza problemu. Czasem kamień przemieścił się wcześniej, a obraz w USG jest jeszcze „świeży” i mało wyraźny. Jeśli objawy i badania krwi mocno sugerują chorobę, lekarz nie zatrzymuje się na jednym prawidłowym wyniku.
W opisie USG często pojawia się średnica przewodu żółciowego wspólnego. Orientacyjnie za nieprawidłowe uznaje się wartości > 6 mm u osoby z zachowanym pęcherzykiem żółciowym i > 10 mm po cholecystektomii. To nie jest jedyny parametr, ale dobrze pokazuje, czy istnieje zastój żółci. Jeśli obraz nadal nie tłumaczy objawów, kolejnym krokiem bywają procedury endoskopowe.
Po co robi się ERCP i kiedy to badanie staje się leczeniem
ERCP, czyli endoskopowa cholangiopankreatografia wsteczna, ma wyjątkową pozycję, bo to nie jest wyłącznie diagnostyka. Dzięki niej można obejrzeć drogi żółciowe od środka, pobrać materiał do posiewu, a przede wszystkim odbarczyć układ żółciowy, jeśli stoi za nim kamień, zwężenie albo inna przeszkoda.
Ja traktuję ERCP jako badanie z wyraźnym celem. Jeśli podejrzenie infekcji jest silne, a pacjent ma cechy umiarkowanego lub ciężkiego przebiegu, nie ma sensu zwlekać tylko po to, by wykonać bardziej „ładny” obraz MRCP. Czasem ERCP jest najlepszym rozwiązaniem właśnie dlatego, że łączy diagnozę i terapię.
W trakcie drenażu pobiera się też żółć do posiewu, bo to daje szansę lepszego dobrania antybiotyku. Ma to znaczenie szczególnie wtedy, gdy objawy są nasilone, infekcja wraca albo pacjent miał wcześniej antybiotyki. W praktyce właśnie ten etap często przesądza o dalszym przebiegu leczenia.
Warto też wiedzieć, że ERCP nie jest zabiegiem obojętnym. Może dać bardzo dobry efekt, ale wiąże się z ryzykiem powikłań, więc wykonuje się je wtedy, gdy korzyść jest realna, a nie teoretyczna. Jeśli obraz nie jest jednoznaczny, czasem wcześniej wybiera się MRCP lub EUS, czyli endosonografię, żeby doprecyzować sytuację bez wchodzenia od razu w procedurę inwazyjną.
Z tej części diagnostyki płynnie przechodzę do kolejnego ważnego pytania: co jeszcze może wyglądać podobnie i łatwo zmylić obraz choroby?
Jak odróżnić ten problem od innych chorób jamy brzusznej
Przy bólu brzucha, gorączce i żółtaczce diagnostyka różnicowa jest szeroka. Najczęściej trzeba rozważyć ostre zapalenie pęcherzyka żółciowego, kamicę przewodową z zapaleniem trzustki, wirusowe lub toksyczne zapalenie wątroby, ropień wątroby oraz nowotworową przeszkodę w drogach żółciowych. Każda z tych chorób może dawać część podobnych objawów, ale układ wyników zwykle już je rozdziela.
- Przy zapaleniu pęcherzyka żółciowego ból bywa bardziej miejscowy, a żółtaczka nie zawsze dominuje.
- Przy zapaleniu trzustki częściej pojawia się ból w nadbrzuszu promieniujący do pleców i wyraźny wzrost lipazy.
- Przy zapaleniu wątroby zwykle mocniej rosną aminotransferazy niż wskaźniki cholestazy.
- Przy przeszkodzie nowotworowej częściej dochodzą chudnięcie, utrwalona cholestaza i stopniowe narastanie dolegliwości.
- Przy ropniu wątroby obraz kliniczny może przypominać infekcję dróg żółciowych, ale CT zwykle lepiej pokazuje źródło problemu.
To właśnie dlatego sama gorączka albo sam ból nie wystarczają. Dobra diagnostyka nie polega na zgadywaniu, tylko na sprawdzeniu, czy obraz kliniczny, biochemia i obrazowanie układają się w jedną całość. Gdy to się uda, łatwiej ocenić też ciężkość stanu, a to wpływa na tempo działania.
Jak ocenia się ciężkość i co z tego wynika dla dalszych kroków
W praktyce lekarze korzystają z kryteriów, które łączą objawy, badania krwi i obrazowanie. W aktualnych algorytmach najbardziej liczy się to, czy jest stan zapalny, cholestaza i dowód przeszkody w odpływie żółci. Na tej podstawie rozpoznaje się postać podejrzaną lub pewną, a potem ocenia ciężkość.| Stopień | Jak to zwykle wygląda | Co z tego wynika |
|---|---|---|
| Łagodny | Brak niewydolności narządowej, objawy i wyniki są jeszcze stosunkowo stabilne | Często wystarczają antybiotyki i obserwacja, a drenaż nie zawsze jest konieczny |
| Umiarkowany | Co najmniej dwa z takich elementów jak WBC > 12 000 lub < 4 000, gorączka ≥ 39°C, wiek ≥ 75 lat, bilirubina ≥ 5 mg/dl, niska albumina | Potrzebny jest wczesny drenaż dróg żółciowych i leczenie w warunkach szpitalnych |
| Ciężki | Pojawia się niewydolność narządowa: spadek ciśnienia, splątanie, niewydolność oddechowa, nerek, zaburzenia krzepnięcia lub spadek płytek | Wymagane jest pilne leczenie, często w ośrodku z dostępem do intensywnej terapii i natychmiastowego drenażu |
Jest tu jeszcze jeden praktyczny szczegół, który moim zdaniem bywa niedoceniany: przy umiarkowanej postaci lepsze wyniki wiążą się z szybkim drenażem, najlepiej w ciągu 24 godzin. W badaniach opóźnienie przekładało się na gorsze rokowanie, więc czas ma tu znaczenie realne, a nie teoretyczne. Jeśli szpital nie może wykonać drenażu endoskopowego lub przezskórnego, pacjent powinien trafić do miejsca, które ma takie możliwości.
To prowadzi do najważniejszego wniosku praktycznego: w tej chorobie nie wygrywa najdłuższa obserwacja, tylko najszybsza sensowna diagnostyka.
Dlaczego szybka ścieżka diagnostyczna daje tu najwięcej
W cholangitis najlepiej działa myślenie etapowe: najpierw objawy alarmowe, potem badania krwi, następnie obrazowanie, a w razie potrzeby procedura odbarczająca. Taki porządek nie jest biurokracją. On po prostu zmniejsza ryzyko, że infekcja zdąży przejść w sepsę albo że przeszkoda w drogach żółciowych pozostanie nierozpoznana.
Jeśli mam zostawić tylko jedną praktyczną myśl, to tę: gorączka, ból w prawym podżebrzu i żółtaczka to nie jest zestaw do przeczekania. Zioła, domowe sposoby czy dieta nie zastąpią diagnostyki, bo problemem bywa nie sam stan zapalny, ale mechaniczna blokada odpływu żółci. A bez jej usunięcia objawy mogą wracać albo narastać.
Najrozsądniejsza ścieżka to szybka ocena lekarza, pakiet badań krwi, USG i decyzja, czy potrzebne jest MRCP albo ERCP. Właśnie taka kolejność daje największą szansę na trafne rozpoznanie i bezpieczne leczenie.