Po ukąszeniu komara większość osób widzi niewielki bąbel i kilka godzin świądu, ale u części dochodzi do znacznie silniejszej reakcji skóry. W tym tekście wyjaśniam, czym jest uczulenie na komary, jak odróżnić zwykły odczyn od nadwrażliwości, co zrobić od razu po ukłuciu i kiedy obrzęk lub gorączka wymagają konsultacji. Dorzucam też praktyczne wskazówki, które realnie zmniejszają ryzyko drapania, nadkażenia i kolejnych reakcji latem.
Najważniejsze informacje o reakcji po ukąszeniu komara
- Najczęściej problemem nie jest „toksyczność” ukłucia, tylko odpowiedź immunologiczna na białka ze śliny komara.
- Zwykły odczyn zwykle jest niewielki, ale duży obrzęk, pokrzywka lub zmiana obejmująca całą kończynę sugerują silniejszą reakcję.
- Pomaga szybkie umycie skóry, zimny okład i niedrapanie miejsca ukłucia.
- Przy dużym świądzie zwykle stosuje się doustne leki przeciwhistaminowe, a przy nasilonych objawach warto skonsultować się z lekarzem.
- Ropiejąca, coraz bardziej bolesna zmiana to częściej nadkażenie po drapaniu niż sama alergia.
- W Polsce większym zagrożeniem po ukłuciu jest miejscowa infekcja skóry niż choroba przenoszona przez rodzime komary.

Jak odróżnić zwykły odczyn od nadwrażliwości
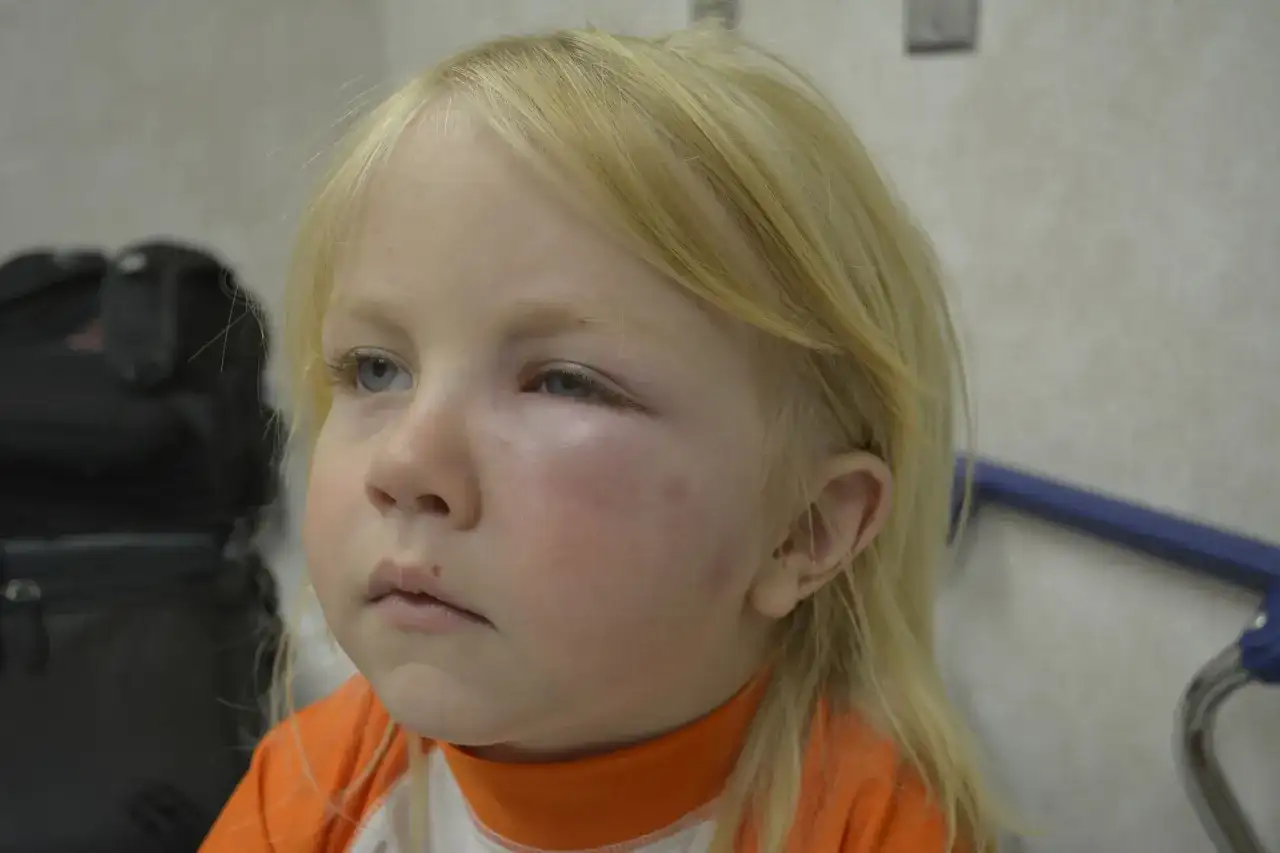
Po ukłuciu komarzycy skóra reaguje na ślinę owada, a nie na samo ukłucie jako takie. U większości osób pojawia się mały bąbel i zaczerwienienie, które najmocniej dokuczają po kilku godzinach lub następnego dnia; u części pacjentów odczyn jest jednak wyraźnie większy, cieplejszy i bardziej swędzący niż typowy ślad po komarze.
W praktyce nie każdą dużą opuchliznę nazywam alergią. Czasem to po prostu bardzo silna reakcja miejscowa, czasem z angielskiej literatury określana jako Skeeter syndrome, czyli duży odczyn skórny po ukłuciu komara. Dla czytelnika ważniejsze od nazwy jest to, czy zmiana szybko ustępuje, czy narasta i czy pojawiają się objawy ogólne.
| Cecha | Zwykły odczyn | Silna reakcja alergiczna | Nadkażenie po drapaniu |
|---|---|---|---|
| Moment pojawienia | Po kilku minutach | Minuty lub godziny po ukłuciu | Zwykle po 1-3 dniach |
| Wygląd | Mały bąbel, lekkie zaczerwienienie | Duży obrzęk, czasem cała część twarzy albo kończyny | Narastające zaczerwienienie, ból, czasem ropa lub żółte strupy |
| Dominujący objaw | Świąd | Świąd, obrzęk, czasem pokrzywka | Ból, tkliwość, ocieplenie, gorsze samopoczucie |
| Typowy przebieg | Najmocniej po 24-36 godzinach, ustępuje w 7-10 dni | Może być bardziej gwałtowny i rozległy | Narasta zamiast słabnąć |
Ta różnica ma znaczenie, bo leczy się ją inaczej: zwykły odczyn chłodzę i obserwuję, silny obrzęk wyciszam lekami przeciwświądowymi, a zmianę z bólem i wydzieliną traktuję jak możliwe zakażenie. Z taką mapą objawów łatwiej przejść do sytuacji, w których trzeba reagować szybciej.
Objawy, które powinny zapalić lampkę ostrzegawczą
Najczęstszy błąd polega na czekaniu, aż wszystko „samo przejdzie”, mimo że skóra już wysyła sygnały, że to nie jest zwykły ślad po komarze. Zwracam uwagę szczególnie na obrzęk obejmujący powiekę, policzek, całą dłoń albo całą łydkę, bo takie zmiany potrafią wyglądać dramatycznie nawet wtedy, gdy nie są groźne dla życia.
- obrzęk, który szybko się powiększa zamiast stopniowo słabnąć;
- pokrzywka poza miejscem ukłucia;
- silny świąd połączony z uczuciem gorąca skóry;
- gorączka, dreszcze, nudności lub wymioty;
- duszność, świszczący oddech, obrzęk warg, języka albo gardła;
- zawroty głowy, osłabienie, kołatanie serca;
- bardzo duża reakcja u niemowlęcia, małego dziecka lub osoby z obniżoną odpornością.
Objawy ogólne są rzadkie, ale właśnie one odróżniają dużą miejscową reakcję od sytuacji, w której potrzebna jest pilna pomoc. Jeśli pojawiają się trudności z oddychaniem albo obrzęk twarzy, nie czeka się na działanie tabletek; wtedy liczy się szybka ocena medyczna. Następny krok jest prostszy: trzeba wiedzieć, co zrobić od razu po ukłuciu, zanim świąd rozkręci całą reakcję.
Co zrobić od razu po ukłuciu
W pierwszych minutach najwięcej daje prosty, spokojny schemat. Ja zaczynam od umycia miejsca wodą z mydłem, bo to zmniejsza ryzyko wtórnego zakażenia, a potem przykładam zimny okład na 10-15 minut; to często wyraźnie obniża świąd i obrzęk.
- Umyj skórę wodą z mydłem.
- Przyłóż zimny kompres, lód zawinięty w cienką tkaninę albo chłodny żelowy okład.
- Nie drap, nawet jeśli świąd jest mocny; lepiej delikatnie ucisnąć skórę lub odciągnąć uwagę od miejsca ukłucia.
- Jeśli zmiana jest na widocznym miejscu, zabezpiecz ją czystym, przewiewnym opatrunkiem, żeby nie dotykać jej odruchowo.
- Gdy reakcja zwykle bywa silna, miej pod ręką lek przeciwhistaminowy zalecony wcześniej przez lekarza lub farmaceutę.
W domu często pomaga też prosta pasta z odrobiny sody oczyszczonej i wody albo chłodzący żel z aloesem, ale traktuję to jako wsparcie, nie jako leczenie zasadnicze. Jeśli skóra piecze po domowym preparacie, trzeba go od razu zmyć, bo dodatkowe drażnienie tylko pogarsza sprawę. Gdy objawy nie słabną, przechodzimy do tego, jak lekarz patrzy na taki przypadek.
Jak lekarz zwykle rozpoznaje nadwrażliwość
Rozpoznanie zwykle opiera się na obrazie skóry, czasie pojawienia się zmian i wywiadzie, czyli na tym, co wydarzyło się po ukłuciu. W praktyce rzadko potrzebne są badania specjalistyczne, bo nie ma powszechnie używanych, standaryzowanych testów z alergenami śliny komara; ważniejsze są zdjęcia zmian, opis ich wielkości i to, czy problem powtarza się po kolejnych ukłuciach.
Jeśli chcę komuś naprawdę ułatwić konsultację, polecam zanotować trzy rzeczy: po jakim czasie od ukłucia zaczęła rosnąć opuchlizna, jak duży był obszar zaczerwienienia i czy pojawiły się objawy ogólne, takie jak gorączka albo dreszcze. To wygląda banalnie, ale dla lekarza jest często bardziej przydatne niż ogólne stwierdzenie „uczula mnie wszystko”.
- Warto zrobić zdjęcie zmiany w 1. i 2. dobie, bo wtedy różnica między zwykłym odczynem a nadkażeniem jest najlepiej widoczna.
- Przy nawrotach u dzieci dobrze sprawdza się prosty dziennik ukąszeń; to pokazuje, czy reakcja z czasem słabnie, czy wręcz przeciwnie.
- Jeśli opuchlizna pojawia się po każdej ekspozycji, lekarz może ocenić, czy potrzebne jest stałe postępowanie przeciwświądowe.
U dzieci z czasem bywa lepiej: reakcje często słabną, bo organizm stopniowo nabywa tolerancję. To ważna informacja, bo pozwala nie wpadać w panikę po każdym letnim ukłuciu, ale też nie przegapić sytuacji, w której następny odczyn będzie znacznie silniejszy. Kiedy obraz jest już jasny, najważniejsze staje się wyciszenie objawów.
Jak leczyć większą reakcję i kiedy potrzebna jest pomoc
Przy dużym świądzie najczęściej sprawdzają się doustne leki przeciwhistaminowe drugiej generacji, takie jak cetyryzyna, loratadyna, feksofenadyna czy rupatadyna. To nie jest leczenie „na chwilę”, tylko sposób na wyciszenie reakcji histaminowej, czyli tej części odpowiedzi odpornościowej, która odpowiada za świąd, rumień i obrzęk.
W praktyce lubię prosty podział: jeśli problemem jest świąd i obrzęk, zwykle wystarcza chłodzenie i lek przeciwhistaminowy; jeśli dominuje silne zaczerwienienie i stan zapalny, lekarz może dołączyć miejscowy preparat przeciwzapalny; jeśli pojawia się gorączka, ból narastający z dnia na dzień albo ropa, trzeba szukać infekcji, a nie tylko tłumić świąd.
- Chłodny okład działa najlepiej od razu po ukłuciu i przy pierwszym nasileniu świądu.
- Lek przeciwhistaminowy ma sens przy dużej reakcji miejscowej lub gdy świąd przeszkadza w spaniu.
- Miejscowy preparat przeciwzapalny bywa pomocny przy wyraźnym rumieniu i obrzęku, ale najlepiej stosować go zgodnie z zaleceniem.
- Pomoc pilna jest potrzebna przy duszności, obrzęku gardła, omdleniu albo gwałtownie postępującym obrzęku twarzy.
Nie radzę łączyć kilku przypadkowych maści, „rozgrzewaczy” i domowych mikstur naraz, bo skóra po ukłuciu i tak jest już pobudzona. Lepiej działać prosto i konsekwentnie niż próbować wszystkiego jednocześnie. A skoro mówimy o działaniu, warto też pokazać, jak ograniczyć kolejne ukłucia.
Jak ograniczyć kolejne ukłucia bez przesady
Profilaktyka ma tu większe znaczenie niż w wielu innych alergiach, bo im mniej ukłuć, tym mniej okazji do silnej reakcji. Z mojej perspektywy najlepiej działają rzeczy nudne, ale skuteczne: moskitiery, długie ubrania, repelent dobrany do wieku i miejsca pobytu oraz usuwanie stojącej wody z balkonu, ogrodu i donic.
- zakładaj jasne, luźne ubrania z dłuższym rękawem i nogawką, gdy komarów jest dużo;
- używaj repelentu zgodnie z etykietą, szczególnie wieczorem i w pobliżu wody;
- zamontuj siatki w oknach albo moskitiery przy łóżku dziecka;
- nie zostawiaj wody w wiadrach, podstawkach pod doniczki i pojemnikach na zewnątrz;
- po powrocie do domu obejrzyj skórę, zwłaszcza u dzieci, żeby szybko zadziałać na świeże ukłucie;
- jeśli lubisz rozwiązania naturalne, traktuj je jako dodatek, nie podstawę ochrony, bo ich skuteczność bywa krótsza i mniej przewidywalna niż repelentu.
W polskich warunkach taki zestaw ma sens nie tylko z powodu świądu. Jak podaje GIS, obecnie nie ma u nas realnego ryzyka zakażenia się poważną chorobą przenoszoną przez rodzime komary, więc większym problemem pozostaje komfort skóry i to, co dzieje się po drapaniu. To prowadzi do ostatniej, często niedocenianej części tematu: infekcji i odporności.
Gdzie kończy się alergia, a zaczyna zakażenie skóry
Najczęściej powikłaniem nie jest sama reakcja alergiczna, tylko wtórne zakażenie miejsca po ukłuciu. Kiedy drapiemy skórę, łamiemy jej barierę ochronną, a to otwiera drogę bakteriom; ryzyko rośnie zwłaszcza u osób z atopią, małych dzieci i przy osłabionej odporności, bo skóra trudniej wtedy „zamyka” mikrouraz.
Tu patrzę na trzy rzeczy: ból zamiast samego świądu, narastające ocieplenie i zaczerwienienie oraz wydzielinę albo żółte strupy. Jeśli zmiana po 2-3 dniach staje się większa, bardziej tkliwa i zaczyna źle pachnieć albo sączyć, to już nie wygląda jak zwykły odczyn po komarze. Wtedy potrzebna jest ocena lekarza, bo może chodzić o zapalenie skóry lub liszajec, czyli zakażenie wymagające innego leczenia niż tabletka przeciwalergiczna.
Warto też pamiętać o podróżach. Jeśli po powrocie z regionu tropikalnego pojawia się gorączka, bóle mięśni, wysypka lub silne osłabienie, nie zakładałbym od razu, że to tylko komar. Wtedy trzeba brać pod uwagę nie sam odczyn skórny, ale również chorobę zakaźną, którą komary mogą przenosić poza Polską. To zupełnie inna sytuacja kliniczna i inny poziom pilności.
Ostatecznie najwięcej zyskuje ten, kto obserwuje reakcję w czasie, nie tylko w pierwszej godzinie po ukłuciu. Dzięki temu łatwiej odróżnić zwykły świąd od problemu, który wymaga leczenia lub diagnostyki.
Co warto zapamiętać, gdy reakcja po komarze wraca co lato
Jeśli po każdym sezonie wraca ten sam schemat, nie czekałbym biernie na „aż organizm się przyzwyczai”. Zapisuj wielkość odczynu, rób zdjęcia i zwracaj uwagę, czy reakcja dotyczy tylko skóry, czy zaczyna obejmować cały organizm; to daje dużo lepszy obraz niż pojedynczy epizod oglądany w emocjach.
Najpraktyczniejsze podejście jest proste: chłodzić, nie drapać, obserwować i szybko odróżniać świąd od zakażenia. Przy dużych, nawracających obrzękach albo jakimkolwiek obrzęku twarzy, duszności czy gorączce warto skonsultować się z lekarzem, bo wtedy problem przestaje być kosmetyczny, a zaczyna być medyczny.
W praktyce najbardziej pomaga prosta obserwacja: jeśli obrzęk słabnie z dnia na dzień, zwykle wystarcza domowe łagodzenie, ale jeśli rośnie, boli i sączy się, nie odkładaj wizyty. Taka czujność oszczędza i niepotrzebnego lęku, i niepotrzebnych powikłań.