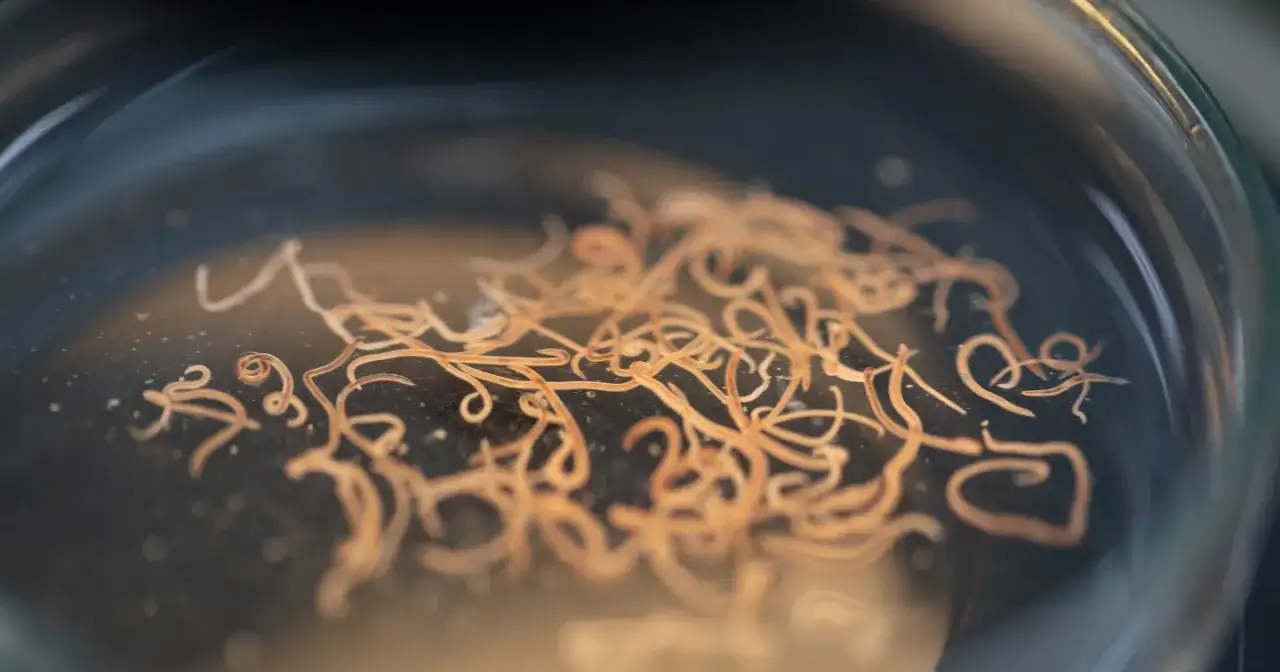
W praktyce pytanie, jak wychodzą robaki z człowieka, sprowadza się do tego, czy pasożyt opuszcza jelita w stolcu, w postaci fragmentów, czy tylko zostawia ślady w badaniach. Najczęściej nie wygląda to tak spektakularnie, jak się wydaje: czasem widać segmenty tasiemca, czasem jaja w wymazie, a czasem nic nie widać mimo realnej infekcji. Poniżej wyjaśniam, co dzieje się w organizmie, po czym rozpoznać problem i kiedy leczenie naprawdę ma sens.
Najważniejsze informacje o tym, jak pasożyty opuszczają organizm
- Nie każdy pasożyt wychodzi „w całości” i nie zawsze da się go zobaczyć gołym okiem.
- Owsiki często dają nocny świąd odbytu, a jaja składają wokół odbytu, nie w stolcu.
- Tasiemiec częściej ujawnia się przez segmenty widoczne w kale lub przy odbycie.
- W wielu infekcjach w stolcu szuka się jaj albo larw, a nie dorosłego robaka.
- Leki przeciwpasożytnicze zwykle zabijają pasożyta, ale nie zawsze jego jaja, dlatego bywa potrzebna druga dawka.
- Przy obniżonej odporności, zwłaszcza podczas terapii sterydami, część pasożytów może przebiegać ciężej i wymagać pilnej konsultacji.
Co naprawdę oznacza, że pasożyty wychodzą z organizmu
Ja patrzę na to tak: „wychodzenie robaków” to nie jeden scenariusz, tylko kilka różnych procesów. Pasożyt może zostać zabity przez lek i zostać wydalony z kałem, może oddzielać się w kawałkach, może wypuszczać jaja w okolicy odbytu, a czasem pozostaje niewidoczny, choć nadal wywołuje objawy.
To ważne rozróżnienie, bo wiele osób czeka na widocznego, całego robaka w toalecie, a przy części infekcji nigdy go nie zobaczy. W praktyce bardziej liczą się objawy, rodzaj pasożyta i wynik odpowiedniego badania niż sam wygląd stolca. Dzięki temu łatwiej odróżnić prawdziwą infekcję od resztek jedzenia, śluzu czy włókien roślinnych, które często budzą niepotrzebny niepokój.
Ten szczegół prowadzi prosto do kolejnego pytania, czyli po czym w ogóle podejrzewać zakażenie pasożytnicze.
Po czym poznać, że to może być infekcja pasożytnicza
Objawy pasożytów jelitowych są często mało charakterystyczne. Zdarza się ból brzucha, nudności, biegunka albo zaparcia, spadek apetytu, uczucie osłabienia i spadek masy ciała, ale to nie jest zestaw „na sto procent”. Właśnie dlatego tak łatwo pomylić pasożyty z niestrawnością, zespołem jelita drażliwego albo chwilowym podrażnieniem przewodu pokarmowego.Najbardziej podejrzane sygnały to:
- nocny świąd odbytu, zwłaszcza u dziecka,
- nawracający ból brzucha bez jasnej przyczyny,
- segmenty lub białe fragmenty w stolcu,
- przewlekłe zmęczenie i gorszy apetyt,
- nawracające problemy ze snem i rozdrażnienie,
- cechy niedokrwistości przy cięższych zakażeniach, na przykład osłabienie, bladość i zadyszkę.
Warto też uważać na pomyłki. Śluz, niestrawione włókna z warzyw, resztki leków czy włókniste fragmenty jedzenia potrafią wyglądać podejrzanie, ale nie są pasożytem. Jeśli objawów jest niewiele, a w stolcu nic nie widać, to nadal nie wyklucza infekcji. To właśnie różne drogi, jakimi pasożyty opuszczają organizm, robią tu największą różnicę.
Jak pasożyty opuszczają organizm w praktyce
Najprościej mówiąc, każdy pasożyt ma własny sposób „wyjścia”. U jednych widzi się jaja, u innych fragmenty ciała, a u jeszcze innych wyłącznie pośrednie ślady w badaniu. Poniżej rozpisuję to tak, jak najczęściej wygląda to w gabinecie i w diagnostyce.
| Pasożyt | Co można zauważyć | Jak to się dzieje | Jak zwykle potwierdza się zakażenie |
|---|---|---|---|
| Owsiki | Nocny świąd odbytu, czasem drobne białe robaki w okolicy odbytu | Samice wychodzą nocą i składają jaja na skórze wokół odbytu | Wymaz okołoodbytniczy, nie klasyczny kał |
| Tasiemiec | Widoczne segmenty w stolcu lub przy odbycie | Odcinki ciała odrywają się i są wydalane z kałem | Badanie stolca i ocena, czy pacjent widział segmenty |
| Glista, włosogłówka, tęgoryjec | Najczęściej nic widocznego gołym okiem | W stolcu pojawiają się głównie jaja, nie dorosłe robaki | Mikroskopowe badanie kału |
| Strongyloides | Czasem objawy skórne, brzuszne i larwy w stolcu | Larwy mogą wracać przez ścianę jelita, czyli dochodzi do autoinwazji | Badanie stolca, czasem też testy krwi |
Według CDC przy tasiemczycy najbardziej widocznym objawem bywa aktywne wydalanie segmentów pasożyta przez odbyt i z kałem. Z kolei przy owsicy to nie kał jest najlepszym materiałem diagnostycznym, tylko wymaz okołoodbytniczy. To rozróżnienie naprawdę oszczędza wielu błędnych interpretacji.
Skoro już wiadomo, co można zobaczyć, łatwiej zrozumieć, czego można oczekiwać po samym leczeniu.
Co dzieje się po leczeniu i kiedy zobaczysz poprawę
Leki przeciwpasożytnicze działają różnie, ale cel mają jeden: zabić pasożyta albo unieruchomić go tak, by organizm mógł go wydalić. W przypadku niektórych zakażeń poprawa pojawia się szybko, w innych potrzebna jest druga dawka po 2 tygodniach, bo lek nie niszczy jaj. Tak właśnie bywa przy owsicy.
W praktyce po leczeniu możesz zobaczyć trzy scenariusze: nic, drobne fragmenty pasożyta albo pojedyncze, martwe osobniki w stolcu. To normalne. Nie znaczy to, że terapia nie zadziałała. Część pasożytów rozpada się w przewodzie pokarmowym, a część jest po prostu zbyt mała, żeby ją rozpoznać bezpośrednio.
Przy niektórych nicieniach kuracja trwa 1-3 dni i zwykle jest skuteczna, ale jeśli objawy nie ustępują, trzeba wrócić do lekarza. Ja zawsze podkreślam jedną rzecz: brak widocznego robaka nie jest dowodem wyleczenia, tak samo jak jeden dziwnie wyglądający fragment nie jest jeszcze pewną diagnozą. To prowadzi do kolejnego ważnego tematu, czyli roli odporności.
Dlaczego odporność ma znaczenie, ale nie zastępuje leczenia
Układ odpornościowy pomaga ograniczać objawy, ale nie działa jak magiczny filtr, który sam usuwa wszystkie pasożyty. Wiele infekcji przebiega skąpoobjawowo albo całkiem bezobjawowo, właśnie dlatego, że organizm przez jakiś czas utrzymuje je w ryzach. To jednak nie oznacza, że problem znika.
Najbardziej wyraźnie widać to u osób z obniżoną odpornością. Przy strongyloidozie infekcja może przebiegać ciężej, a u osób przyjmujących duże dawki kortykosteroidów może dojść do groźnej postaci rozsianej. W takim układzie nie czeka się „aż samo przejdzie”, tylko działa szybko, bo ryzyko powikłań rośnie.
Drugie istotne rozróżnienie jest prostsze: pasożyty nie są wyłącznie problemem osób „słabych”. Do zakażenia często dochodzi przez żywność, glebę, brudne ręce albo bliski kontakt domowy. Odporność wpływa na przebieg, ale nie zastępuje diagnostyki. A skoro nie zawsze da się coś zobaczyć, warto wiedzieć, jakie badania naprawdę mają sens.
Jakie badania mają sens, gdy podejrzewasz robaki
Przy podejrzeniu pasożytów nie każde badanie ma taką samą wartość. Najczęściej zaczyna się od badania kału, ale przy owsikach to bywa mało pomocne. NIZP PZH-PIB podaje, że badanie kału na jaja owsika ma bardzo niską czułość, poniżej 5 procent, a lepszy jest wymaz okołoodbytniczy pobrany rano, przed myciem i wypróżnieniem.
Najbardziej praktyczne opcje to:
- wymaz okołoodbytniczy przy podejrzeniu owsicy,
- badanie kału pod mikroskopem przy innych pasożytach jelitowych,
- powtórzenie badania kału w kilku próbkach, jeśli objawy są przekonujące,
- badanie krwi, gdy lekarz szuka eozynofilii, czyli podwyższonego poziomu eozynofilów, albo podejrzewa pasożyta, którego trudniej uchwycić w kale.
Jeśli masz za sobą typowe objawy, a wynik jednej próbki jest ujemny, nie wyciągałbym z tego zbyt szybko wniosku, że nic nie ma. Przy części pasożytów jeden materiał to po prostu za mało. To z kolei prowadzi do najczęstszego błędu po leczeniu, czyli nawrotu z powodu niedopilnowanej higieny.
Co robić, żeby nie wróciły po leczeniu
Przy pasożytach jelitowych leczenie bez higieny domowej często kończy się powrotem problemu. Najbardziej konsekwentne działania są proste, choć wymagają dyscypliny przez kilka dni lub tygodni:
- myj ręce po toalecie i przed jedzeniem,
- obcinaj krótko paznokcie,
- zmieniaj bieliznę i pościel regularnie,
- pierzesz tekstylia w wysokiej temperaturze, jeśli lekarz tak zaleci,
- nie używaj wspólnych ręczników,
- przy owsicy lecz jednocześnie wszystkich domowników lub osoby z bliskiego kontaktu, jeśli tak zaleci lekarz.
Warto też zachować zdrowy sceptycyzm wobec „kuracji na pasożyty” z internetu. Zioła, czosnek czy mieszanki detoksykujące mogą co najwyżej wspierać samopoczucie albo trawienie, ale nie traktowałbym ich jako pewnego sposobu na usunięcie robaków z organizmu. Jeśli infekcja jest realna, liczy się diagnoza i leczenie dobrane do konkretnego pasożyta. A jeśli objawy nie mijają, potrzebna jest już bardzo konkretna ścieżka działania.
Co robić, gdy w stolcu coś wygląda podejrzanie
Jeśli zauważysz coś, co wygląda jak robak, nie zaczynaj od paniki ani od kilku przypadkowych preparatów naraz. Najrozsądniej jest zapisać, kiedy pojawił się objaw, zrobić zdjęcie albo zabezpieczyć materiał zgodnie z zaleceniem laboratorium i skonsultować się z lekarzem. To daje znacznie lepszy punkt wyjścia niż zgadywanie.
Pilnej konsultacji wymagają zwłaszcza sytuacje, w których dochodzi do silnego bólu brzucha, gorączki, krwi w stolcu, szybkiego spadku masy ciała, uporczywej biegunki albo objawów u osoby przyjmującej sterydy czy inne leki obniżające odporność. W takich przypadkach nie chodzi już o domowe obserwacje, tylko o sprawne rozpoznanie i przerwanie zakażenia zanim rozwiną się powikłania.
Najkrócej mówiąc: nie szukam jednego „objawu na robaki”, tylko całego wzorca. Gdy widzę ten wzorzec, od razu myślę o odpowiednim badaniu, a nie o przypadkowym sposobie na wypędzenie pasożyta.