Wirus brodawczaka ludzkiego to jedna z najczęstszych infekcji przenoszonych przez kontakt intymny, a jednocześnie jedna z tych, które najłatwiej bagatelizować, bo długo nie dają objawów. Na pytanie hpv co to odpowiadam najkrócej tak: to grupa wirusów, z których część organizm zwykle zwalcza sam, a część może prowadzić do brodawek lub zmian przedrakowych. W tym artykule wyjaśniam, jak dochodzi do zakażenia, kiedy warto zrobić badania, jak działa profilaktyka w Polsce i co naprawdę ma znaczenie dla odporności.
Najważniejsze fakty o HPV w jednym miejscu
- HPV to nie jeden wirus, ale duża grupa typów o różnym ryzyku zdrowotnym.
- Około 9 na 10 zakażeń ustępuje samoistnie w ciągu 1-2 lat, ale część infekcji utrzymuje się dłużej.
- Typy niskiego ryzyka zwykle powodują brodawki, a typy wysokiego ryzyka mogą prowadzić do nowotworów, zwłaszcza szyjki macicy.
- Zakażenie często nie daje objawów, dlatego ważne są badania przesiewowe i szczepienie.
- W Polsce kobiety w wieku 25-64 lata mogą korzystać z programu testu HPV HR z genotypowaniem, a klasyczna cytologia nadal funkcjonuje w schemacie tradycyjnym do czerwca 2026 r.
- Szczepienie przeciw HPV jest najskuteczniejsze przed kontaktem z wirusem i w programie bezpłatnym obejmuje dzieci po ukończeniu 9. roku życia do ukończenia 14. roku życia.
Czym jest wirus brodawczaka ludzkiego i dlaczego budzi tyle pytań
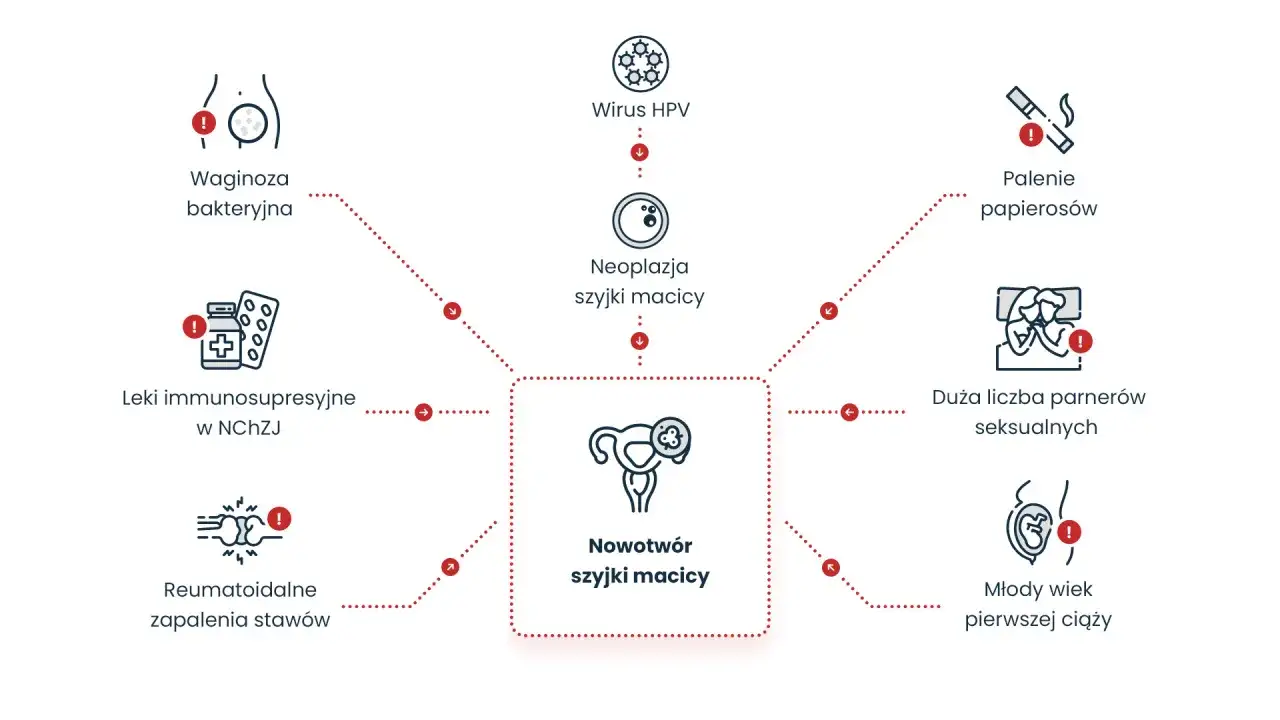
HPV, czyli wirus brodawczaka ludzkiego, nie jest jednym patogenem, lecz całą rodziną wirusów. WHO opisuje ponad 100 typów, a część z nich ma znaczenie onkologiczne, bo potrafi utrzymywać się w organizmie i po latach prowadzić do zmian przedrakowych. Z praktycznego punktu widzenia najważniejszy podział jest prosty: typy niskiego ryzyka najczęściej odpowiadają za brodawki, a typy wysokiego ryzyka mogą wiązać się z nowotworami.
| Rodzaj HPV | Najczęstszy skutek | Co to oznacza w praktyce |
|---|---|---|
| Typy niskiego ryzyka, np. 6 i 11 | Brodawki płciowe i okołoodbytnicze | Zwykle nie prowadzą do raka, ale wymagają oceny i często leczenia |
| Typy wysokiego ryzyka, np. 16, 18, 31, 33, 45, 52, 58 | Zmiany przedrakowe i nowotwory | Najważniejsze są badania przesiewowe i wczesne wykrycie zmian |
Z mojego punktu widzenia największym błędem jest wrzucanie wszystkich zakażeń HPV do jednego worka. Inaczej wygląda infekcja, która kończy się kilkoma brodawkami, a inaczej przetrwałe zakażenie typem onkogennym, które przez lata może nie dawać żadnego sygnału. I właśnie ta cisza bywa najbardziej myląca, więc dalej pokazuję, jak dochodzi do zakażenia i dlaczego często nie widać go od razu.

Jak dochodzi do zakażenia i dlaczego często nie daje objawów
HPV przenosi się głównie przez kontakt skóra do skóry w okolicy intymnej oraz podczas seksu waginalnego, analnego i oralnego. To ważne, bo wiele osób kojarzy infekcję wyłącznie z pełnym stosunkiem, a w praktyce ryzyko może pojawić się także przy kontakcie z obszarami, których prezerwatywa nie osłania w całości. Kondom zmniejsza ryzyko, ale nie eliminuje go całkowicie.
Najczęściej zakażenie przebiega bezobjawowo. CDC podaje, że w około 9 na 10 przypadków HPV ustępuje samo w ciągu 2 lat, bez wyraźnych problemów zdrowotnych. Kłopot zaczyna się wtedy, gdy wirus nie znika i utrzymuje się dłużej, bo właśnie wtedy rośnie ryzyko brodawek, zmian przedrakowych i nowotworów.
Na utrzymywanie się infekcji większy wpływ mają między innymi:
- osłabiona odporność, na przykład przy leczeniu immunosupresyjnym lub zakażeniu HIV,
- palenie tytoniu, które utrudnia organizmowi walkę z wirusem,
- współistniejące infekcje przenoszone drogą płciową,
- brak regularnych badań kontrolnych, zwłaszcza u kobiet z szyjką macicy.
WHO zwraca uwagę, że niepalenie lub rzucenie palenia zmniejsza szansę na utrzymywanie się infekcji HPV. To dobry przykład tego, że profilaktyka nie kończy się na jednym badaniu, tylko składa się z kilku rozsądnych decyzji. Skoro wiemy już, jak dochodzi do zakażenia, warto zobaczyć, jakie sygnały mogą się pojawić i kiedy nie zwlekać z wizytą.
Jakie objawy mogą się pojawić i kiedy nie zwlekać z badaniem
Najważniejsze jest to, że brak objawów nie wyklucza zakażenia. Wiele osób dowiaduje się o HPV dopiero przy okazji badania przesiewowego albo podczas oceny zmiany skórnej. Gdy objawy już występują, najczęściej są to brodawki w okolicy narządów płciowych lub odbytu, a rzadziej zmiany w jamie ustnej i gardle.
Do lekarza warto zgłosić się, jeśli pojawiają się:
- pojedyncze lub mnogie grudki, brodawki albo „kalafiorowate” zmiany w okolicy intymnej,
- niebolesne, ale utrzymujące się guzki, owrzodzenia lub ranki,
- nawracające krwawienie, pieczenie lub świąd,
- długo utrzymujący się ból gardła, chrypka, trudności z przełykaniem albo wyczuwalna zmiana w jamie ustnej,
- jakakolwiek zmiana, która nie znika przez kilka tygodni albo wyraźnie się powiększa.
Warto pamiętać, że typy HPV odpowiedzialne za brodawki i typy onkogenne nie są tym samym problemem. Brodawki są nieprzyjemne i wymagają leczenia, ale same w sobie zwykle nie oznaczają raka. Z kolei przetrwałe zakażenie typem wysokiego ryzyka może latami nie dawać objawów, dlatego w praktyce decydują badania, a nie sam wygląd skóry. To prowadzi prosto do pytania, jak takie zakażenie rozpoznaje się w gabinecie.
Jak rozpoznaje się zakażenie i czym różni się test HPV od cytologii
Tu pojawia się rzecz, która często zaskakuje pacjentów: nie ma jednego uniwersalnego badania, które u każdej osoby pokaże po prostu „masz HPV” albo „nie masz HPV”. Diagnostyka zależy od sytuacji klinicznej, płci, lokalizacji zmian i celu badania. Inaczej bada się widoczne brodawki, a inaczej szuka się zmian przedrakowych szyjki macicy.
| Badanie | Co wykrywa | Kiedy ma największy sens | Ograniczenie |
|---|---|---|---|
| Test HPV HR | DNA lub RNA wirusa wysokiego ryzyka | Profilaktyka raka szyjki macicy | Sam nie rozstrzyga, czy już doszło do raka |
| Cytologia LBC | Zmiany komórkowe | Gdy wynik HPV HR jest dodatni lub w tradycyjnym schemacie badań | Nie wykrywa samego wirusa, tylko jego wpływ na komórki |
| Oglądanie zmian i ewentualna biopsja | Widoczne brodawki lub podejrzane ogniska | Przy zmianach skórnych i śluzówkowych | Wymaga oceny lekarza, czasem dodatkowych badań |
W Polsce w 2026 roku kobiety w wieku 25-64 lata mogą korzystać z programu profilaktyki raka szyjki macicy, w którym podstawą jest test HPV HR z genotypowaniem wykonywany co 5 lat. W schemacie tradycyjnym klasyczna cytologia jest nadal dostępna do czerwca 2026 r. Z kolei po dodatnim wyniku HPV HR z tego samego pobranego materiału wykonuje się cytologię płynną (LBC), co pozwala szybciej zdecydować, czy potrzebna jest dalsza diagnostyka. U mężczyzn rutynowy przesiew nie funkcjonuje tak samo jak u kobiet, więc w przypadku zmian zwykle decyduje ocena kliniczna, a nie „test na wszystko”.
Ta różnica między wykrywaniem wirusa a wykrywaniem skutków jego działania jest bardzo ważna, bo pokazuje, dlaczego samo badanie nie wyczerpuje tematu. Drugim filarem profilaktyki jest szczepienie, które zmienia ryzyko infekcji jeszcze zanim do niej dojdzie.
Szczepienie przeciw HPV i co realnie daje w 2026 roku
Szczepionka przeciw HPV nie leczy już istniejącej infekcji, ale bardzo skutecznie zmniejsza ryzyko zakażenia typami wirusa, które najczęściej prowadzą do nowotworów i brodawek. WHO i CDC podkreślają, że szczepienie ma największy sens przed kontaktem z wirusem, czyli najlepiej przed rozpoczęciem aktywności seksualnej.
W polskim programie bezpłatnym szczepienie obejmuje dzieci po ukończeniu 9. roku życia do ukończenia 14. roku życia i podawane jest w 2 dawkach, zwykle w odstępie od 6 do 12 miesięcy. To ważna informacja, bo wielu rodziców odkłada decyzję „na później”, a właśnie wcześniej ochrona działa najlepiej. U starszych nastolatków i dorosłych sens szczepienia warto omówić indywidualnie z lekarzem, bo zależy on od historii kontaktu z wirusem i sytuacji zdrowotnej.
W praktyce szczepienie daje trzy rzeczy:
- obniża ryzyko raka szyjki macicy i innych nowotworów związanych z HPV,
- zmniejsza liczbę brodawek płciowych,
- uzupełnia, ale nie zastępuje badań przesiewowych.
Najlepszy efekt widzę wtedy, gdy szczepienie idzie w parze z regularnym badaniem i rozsądnymi nawykami. I właśnie ten trzeci element, czyli odporność, często jest opisywany zbyt ogólnie, więc w kolejnym fragmencie porządkuję, co naprawdę ma znaczenie.
Jak wspierać odporność, żeby zmniejszyć ryzyko przetrwania infekcji
Nie ma cudownego preparatu, który „wypędza” HPV z organizmu. Jeśli ktoś obiecuje szybkie naturalne wyleczenie samym suplementem albo ziołem, traktuję to bardzo ostrożnie. Z mojego punktu widzenia sens ma coś bardziej przyziemnego: stworzenie warunków, w których układ odpornościowy ma szansę działać sprawnie.
Najbardziej praktyczne kroki to:
- rzucenie palenia lub ograniczenie ekspozycji na dym tytoniowy,
- regularny sen i odpoczynek, bez chronicznego niedosypiania,
- dietę opartą na pełnowartościowym białku, warzywach, owocach i dobrej jakości tłuszczach,
- umiarkowaną aktywność fizyczną, która wspiera regulację układu odpornościowego,
- ograniczanie przewlekłego stresu, bo nawet jeśli nie jest on przyczyną HPV, to może osłabiać regenerację,
- kontrolę innych infekcji i chorób, które mogą utrudniać wyciszenie zakażenia.
Jeśli ktoś korzysta z podejścia holistycznego, zioła mogą być dodatkiem wspierającym sen, trawienie czy redukcję napięcia, ale nie zastąpią one diagnostyki, szczepienia ani leczenia zmian, jeśli już się pojawiły. To rozsądne podejście: wspierać organizm, ale nie udawać, że wirus zniknie od samej „poprawy odporności”. Na końcu zbieram to w prosty plan działania, który pomaga zachować spokój po dodatnim wyniku.
Najkrótsza droga do rozsądnej profilaktyki
Jeśli mam streścić temat jednym zdaniem, to powiedziałbym tak: HPV jest częsty, zwykle przemija samoistnie, ale właśnie dlatego nie wolno opierać się wyłącznie na nadziei, że „samo przejdzie”. Najrozsądniejsze decyzje to szczepienie przed kontaktem z wirusem, regularne badania przesiewowe i styl życia, który nie dokłada niepotrzebnego obciążenia odporności.
Po dodatnim wyniku nie trzeba panikować, tylko ustalić, czy chodzi o typ wysokiego czy niskiego ryzyka, jakie badanie jest następne i kiedy wrócić na kontrolę. To podejście działa lepiej niż internetowe rady, które mieszają brodawki z nowotworami i budują niepotrzebny lęk. Jeśli chcesz pamiętać tylko jedną rzecz, niech będzie to ta: w HPV najwięcej znaczy nie jednorazowy strach, lecz konsekwentna profilaktyka i spokojne, medyczne działanie.