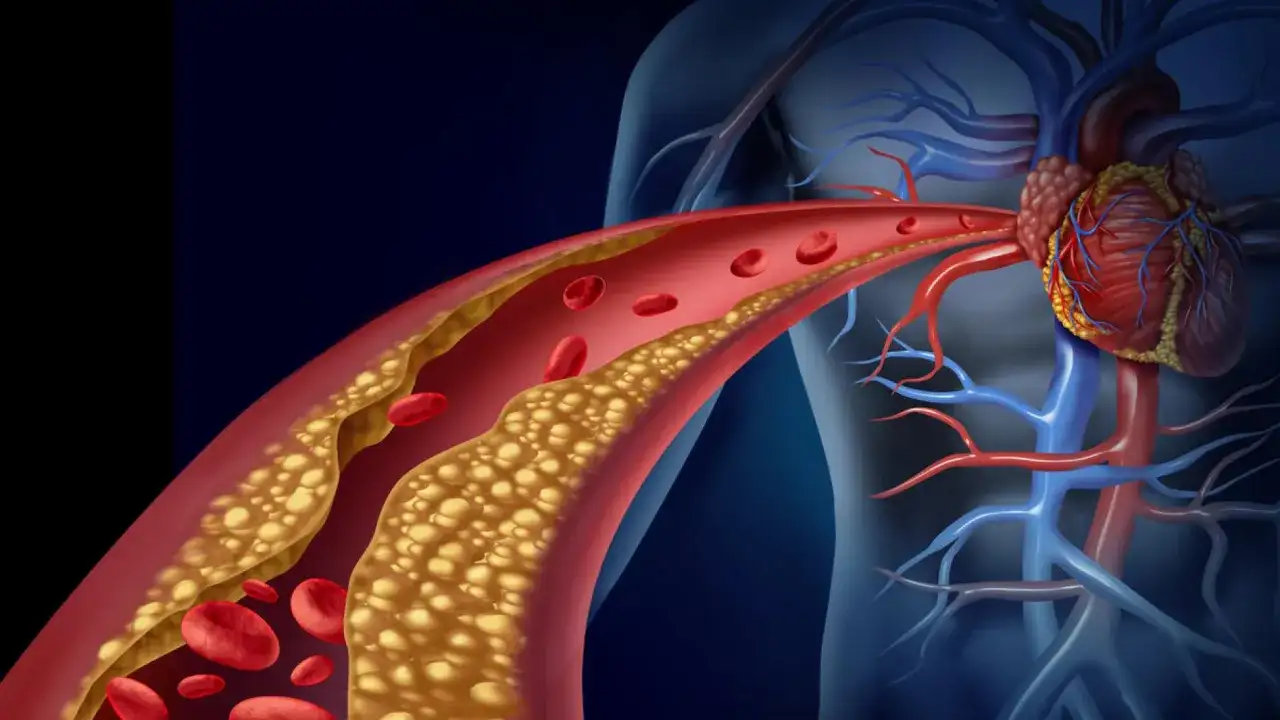
Dyslipidemia to zaburzenie gospodarki lipidowej, które często latami nie daje wyraźnych objawów, a mimo to stopniowo obciąża naczynia krwionośne. W praktyce oznacza nieprawidłowy poziom cholesterolu i triglicerydów, najczęściej z przewagą zbyt wysokiego LDL, czasem także zbyt niskiego HDL. Poniżej wyjaśniam, skąd bierze się ten problem, jak łączy się z hormonami i metabolizmem oraz co realnie pomaga go opanować.
Najkrócej rzecz ujmując, chodzi o niekorzystny profil lipidowy i jego wpływ na krążenie
- Dyslipidemia to stan, w którym stężenie lipidów we krwi wychodzi poza zakres uznawany za pożądany.
- Największe znaczenie praktyczne mają zwykle LDL, HDL i triglicerydy.
- Problem długo może nie dawać objawów, a mimo to zwiększać ryzyko miażdżycy, zawału serca i udaru.
- Przyczyny bywają proste, jak dieta i brak ruchu, ale często w grę wchodzą też insulinooporność, niedoczynność tarczycy, PCOS, menopauza i leki.
- Podstawą postępowania jest lipidogram, a interpretacja wyniku zależy od całkowitego ryzyka sercowo-naczyniowego.
- Najczęściej najwięcej daje połączenie diety, ruchu, redukcji masy ciała i kontroli chorób towarzyszących, a czasem także leczenia.
Czym jest dyslipidemia i dlaczego ma znaczenie dla naczyń
Ja patrzę na dyslipidemię nie jak na pojedynczą liczbę w badaniu, ale jak na sygnał, że organizm gorzej gospodaruje tłuszczami krążącymi we krwi. To nie jest jedna choroba, tylko zbiorcze określenie zaburzeń lipidowych - najczęściej chodzi o za wysoki cholesterol LDL, za niskie HDL, za wysokie triglicerydy albo ich mieszankę.Znaczenie jest praktyczne i dość konkretne: nadmiar niekorzystnych lipidów sprzyja odkładaniu się blaszek miażdżycowych w tętnicach. Z czasem naczynia stają się węższe i mniej elastyczne, a to podnosi ryzyko choroby wieńcowej, zawału serca i udaru. Dlatego dyslipidemia rzadko jest problemem wyłącznie „laboratoryjnym” - częściej jest wczesnym etapem większego kłopotu z układem krążenia.
Warto też pamiętać, że lipidy nie są wrogiem samym w sobie. Organizm potrzebuje cholesterolu do budowy błon komórkowych i produkcji hormonów, a triglicerydów jako źródła energii. Kłopot zaczyna się wtedy, gdy równowaga zostaje rozjechana i proporcje przestają służyć naczyniom. Żeby dobrze zrozumieć wyniki, trzeba więc wiedzieć, które frakcje są najważniejsze.
Jakie frakcje lipidów trzeba rozumieć
W lipidogramie najczęściej widzimy kilka parametrów naraz, ale nie każdy ma taką samą wagę. W praktyce najważniejszy jest LDL, bo to on najsilniej wiąże się z ryzykiem miażdżycy. HDL działa inaczej - pomaga odprowadzać cholesterol z tkanek do wątroby - a triglicerydy są szczególnie ważne wtedy, gdy ich poziom wyraźnie rośnie.
| Frakcja | Co robi w organizmie | Co oznacza odchylenie |
|---|---|---|
| LDL | Transportuje cholesterol do tkanek | Zbyt wysokie LDL zwiększa odkładanie cholesterolu w ścianach tętnic |
| HDL | Odbiera cholesterol z tkanek i odsyła go do wątroby | Zbyt niskie HDL usuwa ważną „ochronę” dla naczyń |
| Triglicerydy | Stanowią zapas energii | Za wysokie TG często idą w parze z insulinoopornością, nadwagą lub alkoholem |
| Cholesterol całkowity | Pokazuje sumę wszystkich frakcji | Sam w sobie mówi mniej niż pełny profil lipidowy |
| VLDL | Przenosi triglicerydy z wątroby | Zwykle jest pośrednio oceniany, bo rzadko bada się go osobno |
Gdy już rozumiemy frakcje, łatwiej zobaczyć, skąd biorą się odchylenia i dlaczego u jednych dominuje LDL, a u innych triglicerydy.
Hormony i metabolizm potrafią rozregulować lipidy
Najczęściej zaburzenie lipidowe nie bierze się z jednego powodu. To raczej efekt nakładania się kilku czynników: genów, stylu życia, stanu hormonalnego i chorób towarzyszących. Ja szczególnie uważnie przyglądam się insulinooporności, tarczycy i zmianom hormonalnym, bo to właśnie one bardzo często przesuwają profil lipidowy w złą stronę.
Insulina i insulinooporność
Jeśli tkanki słabiej reagują na insulinę, organizm zaczyna inaczej zarządzać energią. Często rosną wtedy triglicerydy, spada HDL, a LDL staje się bardziej niekorzystny jakościowo. Taki układ widać zwłaszcza przy nadwadze brzusznej i zespole metabolicznym. W praktyce to jeden z najczęstszych mechanizmów stojących za dyslipidemią u dorosłych.
Tarczyca, PCOS i menopauza
Niedoczynność tarczycy spowalnia metabolizm i może podnosić LDL. PCOS, czyli zespół policystycznych jajników, często idzie w parze z wyższymi triglicerydami, gorszą wrażliwością na insulinę i niższym HDL. Z kolei po menopauzie zmienia się profil hormonalny, a to u części kobiet sprzyja niekorzystnym zmianom w obrębie cholesterolu i masy ciała.
Przeczytaj również: Diosmina na co pomaga - Kiedy działa, a kiedy maskuje problem?
Styl życia, alkohol i leki
Do tego dochodzą czynniki, które niby wydają się „zwyczajne”, ale potrafią mocno namieszać: mała aktywność fizyczna, nadmiar kalorii, dużo cukru, tłuszcze trans, palenie, zbyt mało snu i przewlekły stres. Warto też pamiętać o lekach - niektóre glikokortykosteroidy, beta-blokery, tiazydy, retinoidy czy część leków immunosupresyjnych mogą pogarszać profil lipidowy. To dlatego przy nieprawidłowych wynikach nie skupiam się wyłącznie na diecie; trzeba zawsze sprawdzić tło metaboliczne i hormonalne.
Skoro źródła problemu są tak różne, nie dziwi, że dyslipidemia bywa długo niewidoczna i wykrywa się ją często dopiero w badaniu.
Jakie objawy daje i dlaczego łatwo ją przeoczyć
Najuczciwsza odpowiedź brzmi: zwykle żadnych. Wysokie LDL albo umiarkowanie podwyższone triglicerydy nie muszą dawać sygnałów ostrzegawczych. Dlatego wiele osób dowiaduje się o problemie przypadkiem, przy rutynowym badaniu krwi albo po wykryciu miażdżycy, nadciśnienia czy innych chorób układu krążenia.
Objawy pojawiają się zwykle dopiero wtedy, gdy zaburzenie jest bardzo nasilone albo trwa od dawna. Mogą to być żółtawe złogi tłuszczowe na skórze, obwódki wokół rogówki albo - przy bardzo wysokich triglicerydach - ból brzucha i ryzyko zapalenia trzustki. To już nie są sygnały do spokojnej obserwacji, tylko do szybkiej konsultacji lekarskiej.
- Xanthomas - żółtawe guzki lub płytki tłuszczowe, zwykle przy bardzo wysokim cholesterolu.
- Obwódka rogówkowa - jasny pierścień na obwodzie rogówki, częściej przy dużych zaburzeniach lipidowych.
- Ból brzucha - może pojawić się przy bardzo wysokich triglicerydach i wymaga pilnej oceny.
Właśnie dlatego nie czekam na objawy, żeby zacząć działać. Kolejny krok to badanie, które pokazuje problem zanim uszkodzi on naczynia.

Jak rozpoznaje się zaburzenie lipidowe w badaniu krwi
Podstawą jest lipidogram, czyli pakiet badań oceniających cholesterol całkowity, LDL, HDL i triglicerydy. Badanie wykonuje się z krwi żylnej, a często zaleca się pobranie na czczo - zwykle po 9-12 godzinach bez jedzenia, jeśli lekarz nie zleci inaczej. Dla samej interpretacji nie liczy się jednak tylko pojedynczy wynik, ale cały obraz ryzyka: wiek, ciśnienie, cukrzyca, nadwaga, palenie i wywiad rodzinny.
Ja zawsze zwracam uwagę na to, że norma laboratoryjna i cel terapeutyczny to nie to samo. Laboratorium podaje zakres odniesienia, ale lekarz celuje w wartości zależne od ryzyka sercowo-naczyniowego. Dlatego ktoś może mieć wynik „na granicy”, a mimo to wymagać intensywniejszej kontroli, jeśli ma już miażdżycę, cukrzycę albo obciążający wywiad rodzinny.
| Parametr | Co zwykle sprawdza lekarz | Na co zwrócić uwagę |
|---|---|---|
| LDL | Główny punkt odniesienia w ocenie ryzyka | Im wyższe ryzyko sercowo-naczyniowe, tym niższy cel LDL |
| Triglicerydy | Ocena metabolizmu i ryzyka trzustkowego | Wysokie TG często wymagają szukania przyczyny w insulinooporności, alkoholu lub diecie |
| HDL | Ocena ochronnej frakcji cholesterolu | Niskie HDL nie jest samo w sobie diagnozą, ale zwiększa niekorzystny profil ryzyka |
| Cholesterol całkowity | Wstępny obraz gospodarki lipidowej | Trzeba go czytać razem z LDL, HDL i TG |
Jeśli wynik jest nieprawidłowy, lekarz często sprawdza też przyczyny wtórne, na przykład glukozę, TSH, funkcję nerek czy wątroby. To nie jest zbędna ostrożność, tylko sposób na znalezienie źródła problemu, bo sama liczba w lipidogramie rzadko mówi całą prawdę. Z takiego badania łatwo przejść do najważniejszego pytania: co naprawdę pomaga poprawić profil lipidowy.
Co realnie poprawia profil lipidowy i kiedy potrzebne są leki
Najpierw stawiam na rzeczy podstawowe, ale skuteczne: dietę, ruch, sen, redukcję masy ciała i ograniczenie alkoholu. Przy niskim ryzyku sercowo-naczyniowym taka zmiana bywa wystarczająca, natomiast przy wyższym ryzyku albo bardzo złych wynikach dochodzi leczenie farmakologiczne. To nie jest kwestia „albo dieta, albo leki” - często potrzebne są oba elementy naraz.
- Ograniczenie tłuszczów trans i dużej ilości tłuszczów nasyconych.
- Dieta śródziemnomorska, produkty pełnoziarniste, warzywa, owoce, strączki, orzechy i nasiona.
- Regularny ruch, najlepiej stały, nie okazjonalny.
- Redukcja masy ciała o 5-10% wyjściowej w przypadku nadwagi lub otyłości.
- Ograniczenie alkoholu, zwłaszcza gdy triglicerydy są podwyższone.
- Kontrola chorób towarzyszących, takich jak niedoczynność tarczycy, cukrzyca czy PCOS.
Z praktycznego punktu widzenia najbardziej sensowne są zmiany, które da się utrzymać. Samo „odstawienie wszystkiego” zwykle nie działa długo, a agresywne diety często kończą się efektem jo-jo. Lepiej trzymać się konkretów: mniej produktów wysokoprzetworzonych, więcej błonnika, tłuszczów nienasyconych i regularnych posiłków. W materiałach NCEZ pojawia się też bardzo praktyczna wskazówka, że już redukcja 5-10% masy ciała może poprawić profil lipidowy i zmniejszyć ryzyko sercowo-naczyniowe.
Gdy zmiana stylu życia nie wystarcza, lekarz zwykle dobiera leczenie do dominującego problemu: przy wysokim LDL często są to statyny, czasem z ezetymibem, a przy bardzo wysokich triglicerydach rozważa się też fibraty lub inne leki ukierunkowane na TG. Warto tu zachować realizm: suplementy nie zastępują leczenia, a sama „zdrowa dieta” nie naprawi dyslipidemii, jeśli źródłem kłopotu jest np. nieleczona niedoczynność tarczycy albo ciężka insulinooporność.Dlaczego dyslipidemia to sygnał, którego nie warto odkładać
Dyslipidemia jest częsta, cicha i przez to podstępna. Nie musi boleć, nie musi przeszkadzać w codziennym funkcjonowaniu, a mimo to powoli zwiększa ryzyko miażdżycy. Z mojego punktu widzenia najważniejsze jest nie samo nazwanie problemu, tylko znalezienie jego przyczyny: stylu życia, hormonów, metabolizmu albo choroby towarzyszącej.
Jeśli wynik lipidogramu jest nieprawidłowy, sensowny plan zwykle wygląda tak: ocena całego ryzyka, poprawa diety i aktywności, sprawdzenie chorób wtórnych, a dopiero potem decyzja o lekach. Takie podejście jest bardziej realistyczne niż szybkie szukanie jednego cudownego rozwiązania. I właśnie ono daje największą szansę na trwałą poprawę krążenia, a nie tylko chwilowe „lepsze liczby” w badaniu.
Najważniejsze jest więc to, by nie traktować zaburzeń lipidowych jako drobnej odchyłki. To sygnał, że organizm potrzebuje korekty, czasem niewielkiej, a czasem bardziej zdecydowanej, ale zawsze opartej na przyczynie, a nie na samym objawie.