Dieta o niskiej zawartości FODMAP jest jednym z najpraktyczniejszych narzędzi, gdy jelita reagują na wzdęcia, ból brzucha i zmienny rytm wypróżnień. Nie polega na przypadkowym wycinaniu połowy kuchni, tylko na czasowym ograniczeniu fermentujących węglowodanów, a potem sprawdzeniu, które z nich naprawdę nasilają objawy. Dobrze poprowadzona może wyraźnie poprawić komfort trawienia, ale źle prowadzona łatwo zamienia się w niepotrzebnie restrykcyjny plan. W tym artykule pokazuję, kiedy ma sens, jak działa i jak przejść przez nią bez chaosu.
Najważniejsze informacje w pigułce
- To nie jest dieta na całe życie - ma zwykle trzy etapy: eliminację, reintrodukcję i personalizację.
- Najczęściej stosuje się ją przy IBS, zwłaszcza gdy dominują wzdęcia, gazy, ból brzucha, biegunka lub naprzemienne wypróżnienia.
- Porcja ma znaczenie - ten sam produkt może być dobrze tolerowany w małej ilości, a problematyczny w większej.
- Największe pułapki to cebula, czosnek, pszenica, mleko z laktozą, miód i słodziki kończące się na „-ol”.
- Jeśli po 2-6 tygodniach nie ma poprawy, warto rozważyć inną przyczynę objawów zamiast ciągnąć eliminację.
- Najlepsze efekty daje prowadzenie tej diety z dietetykiem, bo łatwo tu o niedobory i błędy w reintrodukcji.
Kiedy ten model ma sens, a kiedy lepiej go nie zaczynać
Patrzę na ten sposób żywienia przede wszystkim jako na narzędzie do wyciszenia objawów jelitowych, a nie modny trend ani plan odchudzający. Najczęściej rozważa się go przy zespole jelita drażliwego, czyli IBS, gdy pojawiają się wzdęcia, nadmiar gazów, uczucie przelewania, ból brzucha, biegunka, zaparcia albo naprzemienne wypróżnienia. U części osób podobny schemat bywa pomocny także przy innych dolegliwościach trawiennych, ale to już wymaga ostrożności i nie powinno być robione „na własną rękę”.
Ważne jest też to, czego ten model nie robi. Nie leczy przyczyny IBS, nie zastępuje diagnostyki i nie jest dietą do stosowania bez końca. Jeśli po kilku tygodniach nie widzę żadnej realnej poprawy, traktuję to jako sygnał, że problem może nie leżeć po stronie FODMAP, tylko np. w błędzie żywieniowym, nietolerancji laktozy, celiakii, nadwrażliwości trzewnej, stresie albo zbyt chaotycznym trybie jedzenia.
- Nie zaczynam jej w ciemno, jeśli objawy są niespecyficzne i nie ma rozpoznania problemu jelitowego.
- Nie traktuję jej jako rozwiązania dla osoby z niedożywieniem, zaburzeniami odżywiania lub wieloma innymi wykluczeniami w jadłospisie.
- U dzieci stosuję ją wyłącznie indywidualnie i pod opieką specjalisty.
- Przy celiakii priorytetem pozostaje dieta bezglutenowa, a nie sam model ograniczania FODMAP.
Gdy rozumiem już, dla kogo ten plan ma sens, łatwiej wyjaśnić, dlaczego jelita reagują właśnie na tę grupę węglowodanów.
Dlaczego jelita reagują na fermentujące węglowodany
FODMAP to skrót od fermentujących oligo-, di-, monosacharydów i polioli. W praktyce chodzi o węglowodany słabo wchłaniane w jelicie cienkim, które mają dwie niekorzystne cechy: przyciągają wodę do światła jelita i szybko fermentują w jelicie grubym. To właśnie ten duet daje objawy, które większość osób opisuje bardzo podobnie: ból, przelewanie, wzdęcia, gazy i uczucie rozpierania.
Co oznacza skrót FODMAP
Do tej grupy należą między innymi fruktoza, laktoza, fruktany, galaktooligosacharydy i poliole. Brzmi technicznie, ale sens jest prosty: chodzi o związki, które w normalnych warunkach nie są problemem dla większości osób, natomiast u wrażliwego jelita potrafią uruchomić całą reakcję objawową. Ja lubię tłumaczyć to tak: problemem nie jest sam produkt, tylko sposób, w jaki jelito radzi sobie z jego trawieniem i fermentacją.
Dlaczego objawy się nasilają
Gdy w jelicie cienkim pojawia się większa ilość takich związków, woda napływa do światła jelita, a potem bakterie w jelicie grubym zaczynają je rozkładać, produkując gazy. U osoby z IBS ten proces bywa odczuwany mocniej, bo jelita są bardziej wrażliwe na rozciąganie i zmiany ciśnienia. W praktyce oznacza to, że dwie osoby mogą zjeść podobny posiłek, a tylko jedna z nich odczuje wyraźne pogorszenie.
To właśnie dlatego w diecie nie chodzi o „zero FODMAP”, tylko o znalezienie własnego progu tolerancji, a do tego potrzebna jest znajomość produktów i porcji.

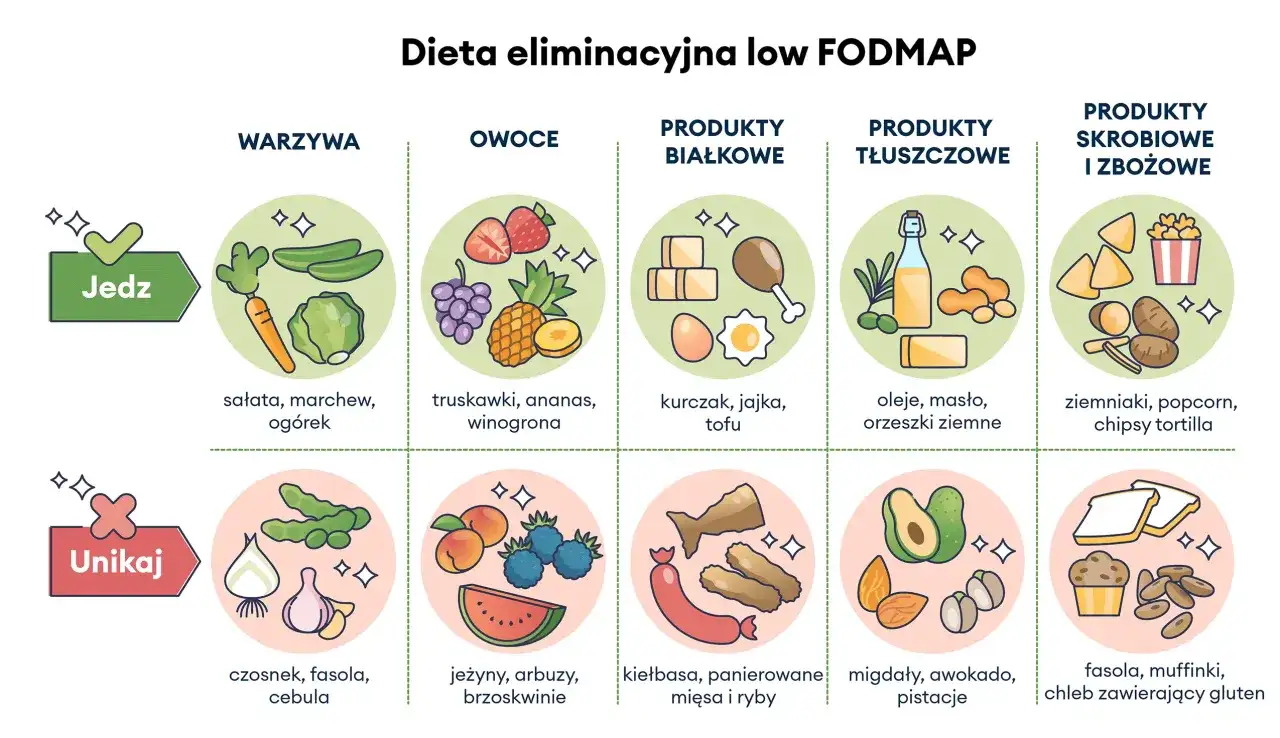
Co zwykle ogranicza się w praktyce
Najwięcej błędów wynika z tego, że ktoś koncentruje się na jednej grupie, a pomija resztę. Tymczasem FODMAP występują w wielu codziennych produktach i często to nie jeden składnik, lecz kilka drobnych źródeł naraz odpowiada za nasilenie objawów. Poniżej pokazuję praktyczny skrót, który pomaga szybko zorientować się, co zwykle bywa problematyczne, a co najczęściej da się zostawić w menu.
| Grupa | Produkty częściej problematyczne | Produkty zwykle łatwiejsze do włączenia |
|---|---|---|
| Warzywa | cebula, czosnek, por, kalafior, karczochy, szparagi, grzyby | marchew, ogórek, sałata, papryka, pomidor, ziemniak, cukinia, bakłażan, fasolka szparagowa |
| Owoce | jabłka, gruszki, mango, arbuz, wiśnie, śliwki, suszone owoce, soki z tych owoców | banany, kiwi, winogrona, mandarynki, pomarańcze, ananas, truskawki, maliny, grejpfrut |
| Nabiał | mleko krowie, jogurt, twaróg, lody, śmietana, budyń, miękkie sery w większej ilości | produkty bez laktozy, twarde sery, mozzarella, brie, camembert, feta |
| Zboża i pieczywo | pszenica, żyto, jęczmień, makarony i pieczywo na ich bazie | ryż, owies, kukurydza, komosa ryżowa, makarony ryżowe lub kukurydziane, pieczywo bez pszenicy, żyta i jęczmienia |
| Słodziki i dodatki | miód, syrop kukurydziany wysokofruktozowy, sorbitol, mannitol, ksylitol, maltitol | cukier stołowy, syrop klonowy, syrop ryżowy, gorzka czekolada w rozsądnej porcji |
| Orzechy i nasiona | nerkowce, pistacje | orzechy włoskie, orzeszki ziemne, makadamia, pestki dyni |
Najważniejsza zasada: w low FODMAP zawsze liczy się nie tylko rodzaj produktu, ale też jego ilość. To, co w małej porcji bywa dobrze tolerowane, w większej może już wywołać objawy. I właśnie dlatego sama lista „zakazane - dozwolone” nigdy nie wystarcza.
Jeśli ten podział brzmi już logicznie, następnym krokiem jest zrozumienie, jak przejść przez cały proces bez wpadania w zbyt długą i zbyt restrykcyjną eliminację.
Jak przejść przez 3 etapy bez chaosu
Najlepsze efekty daje nie sam zakaz, tylko dobrze prowadzony protokół. W praktyce ten schemat ma trzy etapy i dopiero ich pełne przejście pozwala naprawdę ocenić, co szkodzi, a co można spokojnie zostawić w jadłospisie. Jak podaje NCEZ, pierwszy etap trwa zwykle 2-6 tygodni, a reintrodukcja 8-12 tygodni, więc nie jest to plan na kilka dni ani na stałe.
Etap pierwszy eliminacja
Na tym etapie ogranicza się produkty o wysokiej zawartości FODMAP i zastępuje je odpowiednikami lepiej tolerowanymi. To czas obserwacji: czy objawy słabną, czy nie. Jeśli poprawa pojawia się już po 2-3 tygodniach, nie ma sensu sztucznie przedłużać tej fazy do maksymalnego czasu tylko dlatego, że „tak wypada”.
Etap drugi reintrodukcja
To najważniejsza, a często pomijana część całego procesu. Stopniowo włącza się pojedyncze grupy FODMAP, zwykle testując jedną rzecz naraz i zostawiając przerwy między próbami. Dzięki temu można sprawdzić, czy problemem są np. laktoza, fruktany, fruktoza czy poliole, a nie cały jadłospis jako taki. Ja traktuję ten etap jak praktyczny test tolerancji, a nie powrót do dawnych nawyków.
Przeczytaj również: Zgaga a rak przełyku - Jak odróżnić refluks od poważnych zmian?
Etap trzeci personalizacja
W tej fazie zostają już tylko te produkty i porcje, które faktycznie nasilają objawy. To moment, w którym dieta przestaje być eliminacją, a staje się indywidualnym sposobem jedzenia. U jednego pacjenta problemem zostaje czosnek i cebula, u innego mleko, a u jeszcze innego tylko większe porcje owoców albo słodziki z grupy polioli.
- Zapisuj przez kilka dni to, co jesz, i to, jak reagują jelita.
- W pierwszej fazie wybieraj proste posiłki zamiast gotowych produktów z długim składem.
- Nie testuj kilku nowych produktów jednocześnie.
- Oceniaj reakcję po całym dniu, a nie po jednym posiłku.
- Po każdym teście wracaj do bezpiecznego menu bazowego.
Przy takim podejściu łatwiej uniknąć błędu, który widzę najczęściej: ktoś zaczyna od wielkiej listy zakazów, ale nigdy nie dociera do etapu personalizacji, więc żyje w niepotrzebnym ograniczeniu.
Najczęstsze błędy, które psują efekty
W tej diecie problemem rzadko jest sam zamysł. Zwykle potyka się on o wykonanie. Zbyt długie eliminowanie produktów, mylenie low FODMAP z dietą bezglutenową, brak dzienniczka objawów albo sięganie po produkty „bez cukru” pełne polioli potrafią zniszczyć efekt szybciej niż jeden nieidealny posiłek.
- Zbyt długa eliminacja - im dłużej trwa bez potrzeby, tym większe ryzyko niedoborów i lęku przed jedzeniem.
- Brak reintrodukcji - wtedy nie wiadomo, co faktycznie szkodzi, więc dieta zostaje niepotrzebnie restrykcyjna.
- Mylenie z dietą bezglutenową - pszenica jest problemem nie tylko przez gluten, ale też przez fruktany, a produkty bezglutenowe też mogą zawierać FODMAP.
- Zaniedbanie błonnika i płynów - szczególnie ważne przy skłonności do zaparć.
- Ignorowanie stresu i rytmu dnia - jelita nie działają w próżni, a układ pokarmowy mocno reaguje na napięcie i nieregularność.
- Zbyt wiele ograniczeń naraz - wtedy trudno odróżnić, co naprawdę pomaga, a co tylko przypadkiem zmienia obraz objawów.
Jeśli miałbym wskazać jedną rzecz, która najbardziej psuje tę metodę, powiedziałbym bez wahania: brak planu wyjścia. Sama eliminacja daje tylko połowę odpowiedzi, a druga połowa powstaje dopiero wtedy, gdy wracasz do produktów w sposób kontrolowany i spokojny.
Jak utrzymać efekt, gdy objawy już się wyciszą
Po ustąpieniu dolegliwości nie wracam do jedzenia „jak leci”. Wolę utrzymać kilka prostych zasad, które pomagają jelitom pracować stabilnie: regularne posiłki, odpowiednia ilość płynów, spokojne tempo jedzenia i nieduże porcje produktów, które znam jako bezpieczne. Dla wielu osób równie ważne okazują się sen, ruch i ograniczenie przewlekłego napięcia, bo jelito drażliwe bardzo często reaguje nie tylko na skład talerza, ale też na rytm dnia.
- Trzymam się własnej listy tolerowanych produktów, zamiast rozszerzać dietę przypadkowo.
- Testuję nowe rzeczy pojedynczo, a nie w pakiecie.
- Sprawdzam etykiety, zwłaszcza przy gotowych produktach i słodyczach „bez cukru”.
- Nie boję się węglowodanów, tylko wybieram te, które mój organizm rzeczywiście toleruje.
Z mojego punktu widzenia właśnie tu kryje się największa wartość całego podejścia: nie w samym ograniczeniu, ale w nauczeniu się, co naprawdę służy konkretnemu organizmowi. I to jest dużo bardziej użyteczne niż kolejna sztywna lista zakazów.